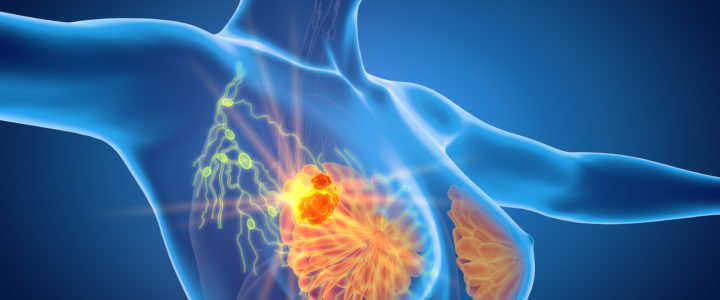
Das Spektrum der positiven Wirkungen des Sonnenlichts auf verschiedenste Krankheitsbilder ist groß. Dazu gehört auch Brustkrebs, an dem laut WHO im Jahr 2020 weltweit 684.996 Frauen gestorben sind [1]. Forscher aus Puerto Rico sind in einer aktuellen Studie der Frage nachgegangen, welche Rolle die Sonne bzw. die damit verbundene UV-Exposition bei der Entstehung von Mammakarzinomen spielt. Sie fanden einen Zusammenhang zwischen Sonnenexposition und einem verminderten Brustkrebsrisiko bei Frauen aus der Karibik [2].
Das Mammakarzinom ist nicht nur der häufigste bösartige Tumor der Frau, sondern in vielen Fällen auch mit einer ungünstigen Prognose verbunden. Es ist die zweithäufigste Todesursache bei Frauen. Umso beeindruckender sind hier die zahlreichen Publikationen zur Schutzfunktion von Vitamin D, von denen wir viele auf unserer Seite zu Krebserkrankungen dokumentiert haben.
Neue Erkenntnisse kommen jetzt aus der Karibik. In einer kürzlich durchgeführten bevölkerungsbezogenen Fall-Kontroll-Studie wurde die kumulative Sonnenexposition mit einem Chromameter analysiert, das die Reflektivität der Haut misst. Untersucht wurden 307 Brustkrebspatientinnen, die zusätzlich einen Fragebogen zur Ermittlung von Risikofaktoren beantworteten und zum Vergleich 328 Kontrollpersonen.
Die Ergebnisse zeigten, dass die Probandinnen, die über einen längeren Zeitraum der höchsten Sonneneinstrahlung (oberes Terzil) ausgesetzt waren, ein um 53 % geringeres Risiko hatten an Brustkrebs zu erkranken. Darüber hinaus wurde festgestellt, dass Frauen mit einer dunkleren Hautfarbe ein noch stärker vermindertes Brustkrebsrisiko von 67% aufwiesen, wenn sie einer höheren Sonnenexposition ausgesetzt waren.
Schlussfolgerung der Studienautoren: “Wir fanden ein geringeres Brustkrebsrisiko im Zusammenhang mit einer höheren Sonneneinstrahlung in einer Bevölkerungsgruppe, die unter hoher und kontinuierlicher Sonneneinstrahlung lebt. Dieses positive Ergebnis sollte im Zusammenhang mit anderen Wirkungen der Sonneneinstrahlung gesehen werden.”
Fazit der Forscher: “Sonnenexposition ist ein modifizierbarer Faktor, der direkt oder indirekt zu einem geringeren Brustkrebsrisiko beitragen kann [2].”
Risiko sinkt mit steigendem Vitamin D-Spiegel
Eine weitere Ende 2019 veröffentlichte Studie zum Thema Mammakarzinom möchten wir Ihnen nicht vorenthalten, da sie in die gleiche Richtung weist. Sie bestätigt die aktuellen Daten aus der Karibik anhand einer umfangreichen Dosis-Wirkungs-Metaanalyse von 44 Fall-Kontroll- und sechs Kohortenstudien aus internationalen Publikationen. Insgesamt untersuchten Wissenschaftler mehr als 29.000 Brustkrebspatientinnen und mehr als 53.000 Kontrollpersonen aus Europa, USA, Asien, Kanada, Brasilien und Mexiko. Resultat: Es besteht ein nahezu linearer Zusammenhang zwischen dem Vitamin-D-Spiegel und dem Risiko, an einem Mammakarzinom zu erkranken.
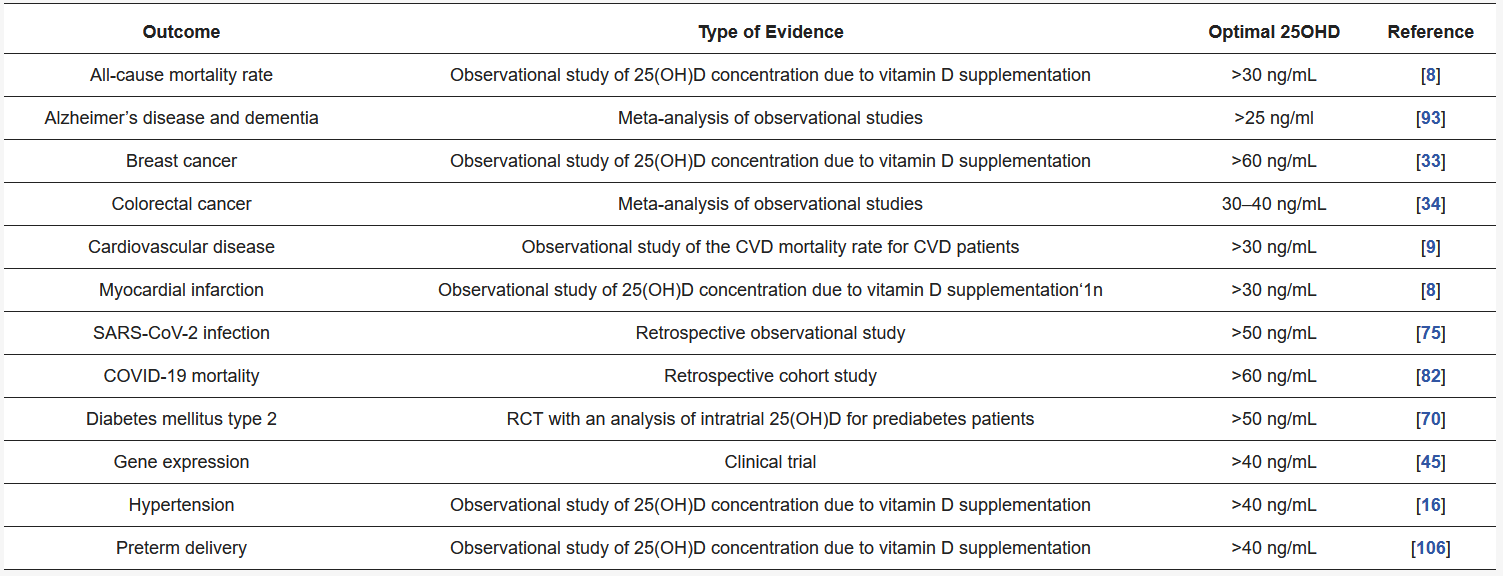
Das Risiko einer Erkrankung reduziert sich statistisch fortlaufend um jeweils 6%, wenn der Vitamin D-Spiegel um nur 2 ng/ml angehoben wird [3]. Um das Ausmaß dieser Aussage zu verdeutlichen, haben wir für Sie die Ergebnisse in Abb. 1 grafisch dargestellt.
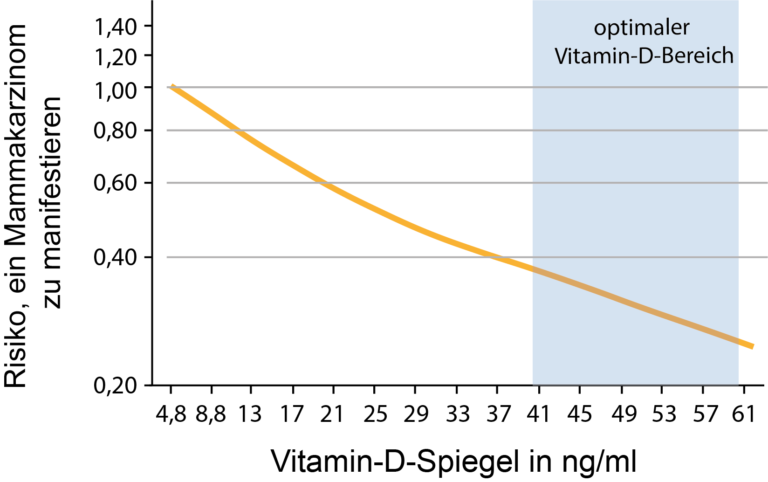
Abb. 1: Grafische Darstellung des Risikos, an einem Mammakarzinom zu erkranken, in Abhängigkeit vom Vitamin D-Spiegel für den Bereich von 5 bis 60 ng/ml (mit allen Vorbehalten gegenüber einer reinen Korrelation, aufgrund der Studienlage). Jeder Erhöhung des Vitamin-D-Spiegels um 2 ng/ml senkt das Risiko um 6% [nach 3].
- International Agency for Research on Cancer, WHO https://gco.iarc.fr/today/online-analysis-treemap?v=2020&mode=cancer&mode_population=continents&population=900&populations=900&key=asr&sex=0&cancer=39&type=0&statistic=5&prevalence=0&population_group=0&ages_group%5B%5D=0&ages_group%5B%5D=17&group_cancer=1&include_nmsc=0&include_nmsc_other=1&reloaded
- Nazario, C. M., Rosario-Rosado, R. V., Schelske-Santos, M., Mansilla-Rivera, I., Ramírez-Marrero, F. A., Nie, J., Piovanetti-Fiol, P., Hernández-Santiago, J. & Freudenheim, J. L. (2022). Sun Exposure Is Associated with Reduced Breast Cancer Risk among Women Living in the Caribbean: The Atabey Study in Puerto Rico. Cancer Epidemiology, Biomarkers & Prevention, 31(2), 430–435. https://doi.org/10.1158/1055-9965.epi-21-0932
- Song, D., Deng, Y., Liu, K., Zhou, L., Li, N., Zheng, Y., Hao, Q., Yang, S., Wu, Y., Zhai, Z., Li, H. & Dai, Z. (2019b). Vitamin D intake, blood vitamin D levels, and the risk of breast cancer: a dose-response meta-analysis of observational studies. Aging, 11(24), 12708–12732. https://doi.org/10.18632/aging.102597
Bild: Axel Kock/stock.adobe