Die Anzahl der Autismusfälle steigt in den USA seit Jahrzehnten dramatisch an und betraf im Jahr 2018 laut der American Academy of Pediatrics 2,5% der Kinder im Alter von 3-17 Jahren, oder anders ausgedrückt, 1 von 40 Kinder in diesem Alter (1). Auch in Europa steigt die Anzahl der Autismusfälle seit 30 Jahren kontinuierlich an.
Zunehmend finden sich Beweise dafür, dass ein sehr früher Vitamin-D-Mangel, entweder bereits in der Schwangerschaft oder aber in der frühen Kindheit, Autismus mitverursachen kann. Vitamin D spielt als Metabolit (biochemisches Zwischenprodukt) beim (Neuro-)Steroidstoffwechsel eine entscheidende Rolle und hat als solches eine außerordentlich wichtige Bedeutung für die Gehirnentwicklung, die Zellerneuerung, die Differenzierung und die Calcium-Signalgebung sowie für neurotrophische und neuroprotektive Vorgänge (2).
Der amerikanische Arzt Dr. JJ Cannell publizierte in einer 2017 veröffentlichten Übersichtsarbeit, dass Kinder, die bereits autistisch sind oder als dafür gefährdet eingestuft werden, einen eklatant niedrigeren Vitamin-D-Spiegel haben im Vergleich zu unauffälligen anderen Kindern, und zwar schon während der Schwangerschaft, bei der Geburt und/oder im Alter von acht Jahren (3). Mehrere andere Publikationen zeigen, dass bei schwangeren und stillenden Frauen 4000 bzw. 6000 I.E. Vitamin D/Tag nicht nur sicher sind um Mutter und Kind ausreichend mit Vitamin D zu versorgen, sondern weitere positive Auswirkungen auf den Schwangerschaftsverlauf und die spätere Gesundheit der Kinder haben. Lesen Sie hierzu auch unseren Artikel über eine gesunde Schwangerschaft mit Vitamin D.
Vitamin D und Omega 3 gegen Reizbarkeit und Hyperaktivität bei Kindern
Reizbarkeit und Hyperaktivität sind bei Kindern mit Autismus häufig auftretende Symptome, deren Intensität sowohl durch Vitamin D als auch durch Verabreichung von Omega 3-Fettsäuren maßgeblich vermindert werden kann. Genau dies wurde in der VIDOMA-Studie (2019) an 111 autistischen neuseeländischen Kindern untersucht, von denen 73 Teilnehmer bis zum Schluss in der Studie involviert waren. Es stellte sich nach 12 Monaten heraus, dass die mit Vitamin D oder Omega 3-Fettsäuren versorgten Kinder, eine deutlich reduzierte Reizbarkeit und Hyperaktivität aufwiesen. Gemessen wurden beide Verhaltensauffälligkeiten mifhilfe der dafür entwickelten Aberrant Behavior Checklist (ABC-Skala), die mit ihren Werten Auskunft über die jeweiligen Veränderungen abbildet. Durch die Vitamin D-Gaben von 2000 I.E. täglich, konnte die Reizbarkeit um 4 Punkte, durch die Gabe von 722 mh DHA (Docosahexaensäure = eine von mehreren Omega 3-Fettsäuren) sogar um 5 Punkte gesenkt werden, während in der Placebogruppe der Wert um 0,8 Punkte anstieg (Abb. 1). Verglichen mit der Placebogruppe (-0,8 Punkte), konnte die Vitamin D-Gruppe auch bei der Hyperaktivität signifikante Veränderungen von -5,2 Punkte auf der ABC-Skala verbuchen (Abb. 2).
Die Autoren interpretieren die Resultate folgendermaßen: Die Ergebnisse deuten darauf hin, dass Vitamin D und Omega-3-Fettsäuren die Reizbarkeits- und Hyperaktivitätssymptome bei Kindern mit ASS verringerten (4).
Bzgl. der Studienergebnisse ist anzumerken, dass in der Gruppe, in der die Kinder mit Vitamin D + Omega 3-Fettsäuren versorgt wurden, von 25 Kindern 10 Teilnehmer die Studie nicht beenden konnten. Da die ASD-Symptome laut Studienautoren bei den Abbrechern am ausgeprägtesten waren, könnten die Ergebnisse in dieser Gruppe durch diesen Umstand geschmälert worden sein, was die geringere Reduktion der Symptome in dieser Gruppe erklären würde.
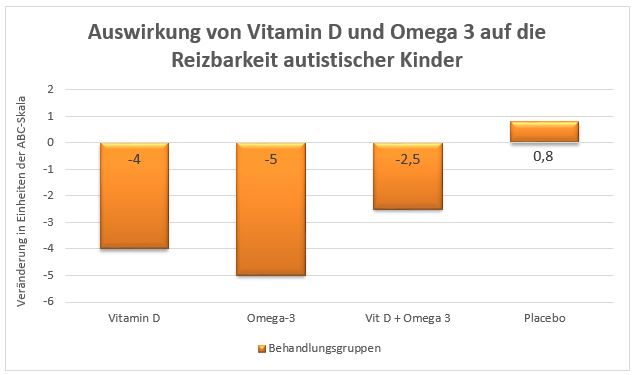
Abb. 1: Auswirkung auf die Reizbarkeit autistischer Kinder. Je tiefer der Balken desto signifikanter konnte die Reizbarkeit reduziert werden (nach 4).
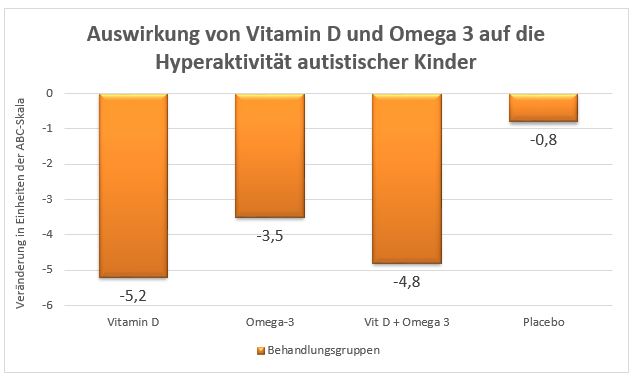
Abb. 2: Auswirkung auf die Hyperaktivität autistischer Kinder. Je tiefer der Balken desto signifikanter konnte die Hyperaktivität reduziert werden (nach 4).
Fazit: Vitamin D und Omega 3-Fettsäuren verhindern die Entstehung von Autismus bereits im Mutterleib und später im Kindesalter. Beide Mikronährstoffe helfen aber auch als Therapeutikum bei bereits bestehenden ASD-Erkrankungen den Krankheitsverlauf positiv zu beeinflussen und die Symptome zu reduzieren.