Kalzium spielt eine wichtige Rolle im Knochenstoffwechsel, wo es auch gemeinsam mit Vitamin D interagiert. Der Mineralstoff wird außerdem für verschiedene zelluläre Prozesse benötigt, wie zum Beispiel die Muskel- und Gefäßkontraktion, Nervenimpulsübertragung, aber auch für die Herz-, Nieren- und Lungenfunktion sowie die Blutgerinnung und das Hormonsystem. Doch sollte Kalzium zusammen mit Vitamin D oder gar als Monopräparat eingenommen werden? Unsere Antworten finden Sie in diesem Newsfeed.
Wege der Kalziumaufnahme
Kalzium wird vornehmlich über die Ernährung aufgenommen und sollte dem Körper laut offiziellen nationalen und internationalen Empfehlungen mit 800-1000 mg pro Tag zugeführt werden. Proteingebundenes Kalzium aus Lebensmitteln wird im Magen durch die Magensäure freigesetzt, ehe es im Darm resorbiert werden kann (1). Eine intakte Magensäure ist also wichtig, damit eine effektive Kalziumaufnahme im Darm stattfinden kann.
Das Kalzium wird nach der Freisetzung im Darm über 2 verschiedene Transportmechanismen resorbiert (2,3):
- Über den transzellulären aktiven Transport: Dieser findet bei niedriger bis normaler Kalziumzufuhr größtenteils im Zwölffingerdarm und im oberen Leerdarm statt und ist vom aktiven Vitamin D (Calcitriol) abhängig. Ist der Vitamin D-Spiegel im Blut zu niedrig, kann dieser Prozess nicht ordnungsgemäß ablaufen.
- Über den parazellulären passiven Transport, der über die gesamte Länge des Darms mittels eines Diffusionsmechanismus funktioniert.
Am Beispiel einer Interventionsstudie lässt sich die Verbesserung des Vitamin D-Spiegels auf die Kalziumaufnahme veranschaulichen. Zwei Vergleichsgruppen wurden dabei mit kalziumarmer Ernährung und relativ niedrig dosierten Kalziumpräparaten versorgt, wobei eine der beiden Gruppen mit Vitamin D versorgt wurde. Trotz der Tatsache, dass der mittlere Vitamin D-Spiegel in der Gruppe ohne Vitamin D-Supplementierung mit 20 ng/ml den offiziellen Empfehlungen der Vitamin D-Versorgung entsprach, konnte die Vitamin D-Gruppe mit Spiegeln von 34,4 ng/ml signifikante 65% mehr Kalzium absorbieren (4). Welche Vitamin D-Werte wir als ausreichend betrachten, können Sie hier nachlesen >>
Die Rolle von Vitamin D bei der Kalziumaufnahme und -steuerung für unsere Knochengesundheit
Kalzium wird zum überwiegendem Teil in den Knochen und Zähnen gespeichert und bei Bedarf, für die in der Einleitung genannten Funktionen, freigesetzt. Um die Kalziumkonzentration im Blut nach oben hin zu regulieren, sorgt ein erhöhter PTH-Spiegel im Blut für die Mobilisierung des in den Knochen gespeicherten Kalziums. Dies geschieht aber nur dann, wenn zu wenig Kalzium über den Darm aufgenommen werden kann, was in den meisten Fällen durch einen Vitamin D-Mangel verursacht wird. Bleibt dieser Zustand über längere Zeit aufrecht, führt dies zu Osteomalazie, Osteoporose, Rachitis bei Kindern oder Zahnschmelzverlust und anderen degenerativen Erscheinungen.
Bezeichnenderweise finden sich die niedrigsten Parathormonwerte bei Vitamin D-Spiegeln von > 40 ng/ml aufwärts (5).
Denn Vitamin D ist ein wesentlicher Faktor bei der aktiven, transzellulären Aufnahme von Kalzium im Darm, aber auch die Steuerung des Knochenminerals ist vom Sonnenhormon abhängig. Wenn die Gefahr eines Kalziummangels besteht, sollte also zuallererst der Vitamin D-Spiegel kontrolliert werden. Denn nur falls bei einem regelrechten Vitamin D-Spiegel von über 40 ng/ml, immer noch ein Kalziummangel vorhanden ist, macht eine Supplementation oder Medikation mit dem Mineralstoff Sinn.
Vitamin D steuert Kalzium indirekt auch dahingehend, als dass es die Konzentration des sogenannten Matrix-Gla-Proteins (MPG) positiv beeinflusst (6). MPG ist für die Einlagerung des Kalziums in die Knochen wichtig und verhindert die Ablagerung von Kalzium in den Gefäßen. In anderen Worten: Es sorgt dafür, dass das Kalzium dort ankommt, wo es gebraucht wird. MPG wird unter anderem auch von Vitamin K2 aktiviert, worüber wir bereits einen ausführlichen Artikel verfasst haben.
Fällt der Vitamin D-Spiegel unter 30 ng/ml, was in der 2015 vom RKI publizierten Studie bei 88% der erfassten Deutschen der Fall war (7), so kann auch die Verkalkung des neu gebildeten Osteoids im Knochen und damit die Knochengesundheit nicht mehr gewährleistet werden (8). Eine Osteomalazie und Verschlechterung der Knochenstruktur sind damit vorprogrammiert.
Der Zusammenhang der Kalziumaufnahme mit dem Vitamin D-Spiegel wurde auch in einer älteren Studie mit insgesamt 944 gesunden Probanden nachgewiesen. Dort ist zwar von niedrigeren Vitamin D-Spiegeln (18 ng/ml) die Rede, die Schlussfolgerung bezieht sich jedoch auf die notwendige Kalziumzufuhr bei einem gewissen Vitamin D-Spiegel:
„Solange der Vitamin-D-Status sichergestellt ist, ist eine Kalziumaufnahme von mehr als 800 mg/Tag zur Aufrechterhaltung des Kalziumstoffwechsels nicht erforderlich. Vitamin-D-Präparate sind für einen angemessenen Vitamin-D-Status in nördlichen Klimazonen erforderlich“ (9).
Kalziumpräparate können Herzerkrankungen verursachen

Die 2011 in Heidelberg durchgeführte EPIC-Studie (10) untersuchte wie sich die Aufnahme von Kalzium und Kalziumpräparaten auf das Risiko eines Herzinfarktes, Schlaganfalls oder generell einer kardiovaskulären Erkrankung auswirkt. Die 23.980 Teilnehmer im Alter von 35-64 Jahren waren bei Beginn der Studie frei von kardiovaskulären Erkrankungen und wurden im Durchschnitt über 11 Jahre beobachtet.
Dabei zeigt sich bei der isolierten Einnahme von Kalzium-Monopräparaten ohne andere Nahrungsergänzungsmittel ein erhöhtes Risiko um den Faktor 2,4 einen Herzinfarkt zu manifestieren. Wurden Kalziumpräparate mit anderen Präparaten kombiniert, dann war das Risiko immer noch um 86% höher, als bei den Studienteilnehmern, die keine Kalziumprodukte einnahmen.
Die moderate Kalziumzuführung von 820 mg/Tag über die Nahrung senkte das Risiko eines Herzinfarktes jedoch um 30% !
Diese Zuführungsmenge sollte mit einer großteils ausgewogenen Ernährung kein Problem darstellen.
Eine weitere 2013 veröffentlichte Studie (11) des amerikanischen Instituts für Gesundheit (NIH) unterstreicht ebenfalls das Risiko für Männer an Kalziumpräparaten durch Herzerkrankungen zu versterben. Hierbei wurden 388.229 Probanden 12 Jahre lang beobachtet. Bei einer täglichen Einnahme von 1000 mg Kalzium als Supplement wurde eine um 20% höhere Sterblichkeit bei Männern durch Herzerkrankungen festgestellt. Die Kalziumaufnahme rein über die Nahrung war auch bei dieser Studie ausdrücklich nicht mit einer höheren Sterblichkeit durch Herzerkrankungen verbunden.
Auch bei Frauen erhöhte sich in einer placebokontrollierten Studie das Risiko durch Kalziumpräparate sowohl mit als auch ohne zusätzlichem Vitamin D, durch einen Herzinfarkt zu versterben um 24% (12).
Sango Meereskoralle
Oft werden wir gefragt, ob die Sango Meerekoralle aufgrund des relativ hohen Kalziumanteils Gefahren der Arterienverkalkung in Kombination mit der Einnahme von Vitamin D birgt.
Die Sango Meereskoralle hat in der Regel einen Kalziumgehalt von 20%, der aber ergänzt wird durch 10% Magnesiumanteil und anderen Mengen- und Spurenelementen. Folgt man den Einnahmeempfehlungen der Hersteller, die sich auf eine Zufuhrmenge von 3g täglich beziehen, so addiert sich die tägliche Zuführungsdosierung von Kalzium dadurch auf 600 mg täglich, was eher eine überschaubare Menge darstellt. Zusätzlich sorgt der Gegenspieler und Kofaktor von Kalzium, nämlich das Magnesium in der Sango Meereskoralle für zahlreiche positive Effekte, die wir in einem eigenen Artikel aufbereit haben.
Aufgrund der überschaubaren Menge an Kalzium und dem Zusammenspiel mit dem Magnesium, das laut aktuellem Wissenstand im optimalen Verhältnis von 2:1 vorhanden sein sollte, scheint eine erhöhte Gefahr von Gefäßverkalkungen durch die langfristige Einnahme eher unwahrscheinlich. Bei einer insgesamt extrem kalziumhaltigen Ernährungsweise könnte dies eventuell anders aussehen. Um auf Nummer Sicher zu gehen, empfiehlt sich ohnehin eine zusätzliche Einnahme von Vitamin K2, über das wir ebenfalls einen ausführlichen Artikel erstellt haben. Vitamin K2 ist nämlich nicht nur essentiell wichtig für den Transport des Kalziums in die Knochen, sondern schützt auch gleichzeitig die Gefäße vor Verkalkungen (13).
Die Einnahme der Sango Meereskoralle kann also bei kalziumarmer Ernährungsweise unterstützend wirken. Optimalerweise wird die benötigte Kalzium-Menge von 800-1000 mg/Tag aber über die Ernährung aufgenommen.
Fazit: Kalzium ist ein wichtiger Kofaktor von Vitamin D und für die Knochen und viele andere Funktionen von großer Bedeutung. Eine regelrechte Kalziumversorgung findet 1. über die Nahrung und 2. über einen adäquaten Vitamin D-Spiegel statt. Eine tägliche Zufuhr zwischen 800 – 1000 mg ist über die Ernährung ohne weiteres zu zu erreichen. Kalziumpräparate sind daher bei einer ausgewogenen Ernährungsweise in der Regel nicht notwendig. Bei dennoch festgestelltem Kalzium-Mangel sollte vor einer ärztlich angeordneten (!) Kalzium-Einnahme zunächst ein eventuell vorliegender Vitamin D-Mangel behoben werden, der Ursache für eine gestörte Kalzium-Aufnahme sein kann. Eine Kalzium-Supplementierung ohne vorliegenden Mangel kann Herzerkrankungen verursachen.
Quellen:
- Kuwabara, A., & Tanaka, K. (2015, November). The role of gastro-intestinal tract in the calcium absorption. Retrieved from https://www.ncbi.nlm.nih.gov/pubmed/26503863
- Bronner, F. (2002). Mechanisms of intestinal calcium absorption. Journal of Cellular Biochemistry, 88(2), 387–393. doi: 10.1002/jcb.10330
- Christakos, S. (2012). Recent advances in our understanding of 1,25-dihydroxyvitamin D3 regulation of intestinal calcium absorption. Archives of Biochemistry and Biophysics, 523(1), 73–76. doi: 10.1016/j.abb.2011.12.020
- Heaney, R. P., Dowell, M. S., Hale, C. A., & Bendich, A. (2003). Calcium Absorption Varies within the Reference Range for Serum 25-Hydroxyvitamin D. Journal of the American College of Nutrition, 22(2), 142–146. doi: 10.1080/07315724.2003.10719287
- Ginde, A. A., Wolfe, P., Camargo, C. A., & Schwartz, R. S. (2012, January). Defining vitamin D status by secondary hyperparathyroidism in the U.S. population. Retrieved from https://www.ncbi.nlm.nih.gov/pubmed/21606669.
- van Ballegooijen, A. J., Beulens, J. W. J., Schurgers, L. J., de Koning, E. J., Lips, P., van Schoor, N. M., & Vervloet, M. G. (2019, January 22). Effect of 6-Month Vitamin D Supplementation on Plasma Matrix Gla Protein in Older Adults. Retrieved from https://www.ncbi.nlm.nih.gov/pubmed/30678199
- Rabenberg, Martina; Scheidt-Nave, Christa; Busch, Markus A.; Rieckmann, Nina; Hintzpeter, Birte; Mensink, Gert B. M. (2015): Vitamin D status among adults in Germany–results from the German Health Interview and Examination Survey for Adults (DEGS1). In: BMC public health 15, S. 641. DOI: 10.1186/s12889-015-2016-7.
- Domarus, Christoph von; Brown, Jonathan; Barvencik, Florian; Amling, Michael; Pogoda, Pia (2011): How much vitamin D do we need for skeletal health? In: Clinical orthopaedics and related research 469 (11), S. 3127–3133.
- Steingrimsdottir, L. (2005). Relationship Between Serum Parathyroid Hormone Levels, Vitamin D Sufficiency, and Calcium Intake. Jama, 294(18), 2336. doi: 10.1001/jama.294.18.2336
- Li, K., Kaaks, R., Linseisen, J., & Rohrmann, S. (2012, June 15). Associations of dietary calcium intake and calcium supplementation with myocardial infarction and stroke risk and overall cardiovascular mortality in the Heidelberg cohort of the European Prospective Investigation into Cancer and Nutrition study (EPIC-Heidelberg). Retrieved from https://heart.bmj.com/content/98/12/920.long
- Xiao, Q., Murphy, R. A., Houston, D. K., Harris, T. B., Chow, W.-H., & Park, Y. (2013, April 22). Dietary and supplemental calcium intake and cardiovascular disease mortality: the National Institutes of Health-AARP diet and health study. Retrieved from https://www.ncbi.nlm.nih.gov/pubmed/23381719
- Bolland, M. J., Grey, A., Avenell, A., Gamble, G. D., & Reid, I. R. (2011, April 19). Calcium supplements with or without vitamin D and risk of cardiovascular events: reanalysis of the Women’s Health Initiative limited access dataset and meta-analysis. Retrieved from https://www.ncbi.nlm.nih.gov/pubmed/21505219
- Schurgers, L. J., Spronk, H. M., Soute, B. A., Schiffers, P. M., Demey, J. G., & Vermeer, C. (2007). Regression of warfarin-induced medial elastocalcinosis by high intake of vitamin K in rats. Blood. doi:10.1182/blood-2006-07-035345
Bilder:
Titelbild von Imo Flow auf Pixabay
Abb. 1: von Joey Hajda auf Pixabay
Abb. 2: Bild von Pexels auf Pixabay


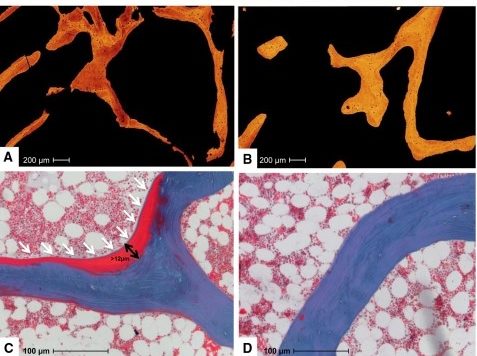

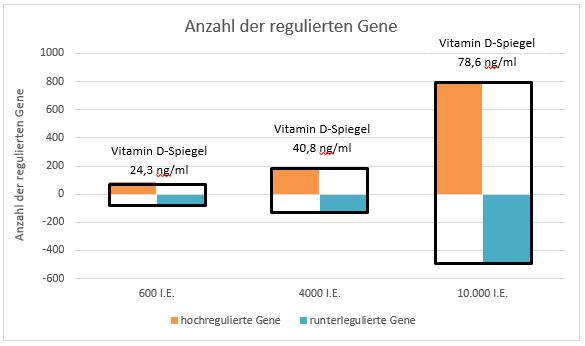
 In einer 2004 publizierten Meta-Analyse (8), basierend auf 5 randomisierten Doppelblindstudien (1237 Teilnehmer), reduzierte Vitamin D das Sturzrisiko einer älteren Person um 22% im Vergleich zu Placebo oder Kalzium. Die bei der Beurteilung von Therapien immer sehr wichtige “Number needed to treat” (NNT) war 15, was bedeutet, dass 15 Personen therapiert werden müssten, um eine Person vor einem Sturz zu bewahren.
In einer 2004 publizierten Meta-Analyse (8), basierend auf 5 randomisierten Doppelblindstudien (1237 Teilnehmer), reduzierte Vitamin D das Sturzrisiko einer älteren Person um 22% im Vergleich zu Placebo oder Kalzium. Die bei der Beurteilung von Therapien immer sehr wichtige “Number needed to treat” (NNT) war 15, was bedeutet, dass 15 Personen therapiert werden müssten, um eine Person vor einem Sturz zu bewahren.