Derzeit macht auf YouTube mal wieder ein Video die Runde, in dem mit pseudowissenschaftlichen Argumenten versucht wird, die evidenzbasierte Faktenlage zum Thema Vitamin D auf den Kopf zu stellen. Das Ziel des Videos ist es offensichtlich, junge Zuseher zu überzeugen, dass Vitamin D völlig überbewertet und sogar gefährlich wäre - eine Einnahme sei nur in Ausnahmefällen nötig. Die gravierendsten Irrtümer haben wir chronologisch mit den quellenbasierten Richtigstellungen zusammengefasst.
Desinformationskampagne gegen Vitamin D - Videoanalyse
Eines vorweg: Man muss der Produzentin des unten verlinkten YouTube-Videos tatsächlich keine böse Absicht unterstellen. Nach der Aufarbeitung ihrer Abhandlungen spricht einiges dafür, dass hier tatsächlich fundamentales Grundlagenwissen in Bezug auf Vitamin D fehlt. Die folgenden Klarstellungen richten sich also nicht gegen die Produzentin, sondern dienen alleine der Aufklärung über Vitamin D und sollen dem Leser helfen, sich selbst eine Meinung zu bilden. Die Literaturzitate unserer Anmerkungen finden Sie in den jeweils verlinkten Artikeln.
1. Minute: Kann Vitamin D ein derart vielfältiges Wirkspektrum aufweisen?
Die YouTuberin stellt eingangs infrage, ob Vitamin D tatsächlich ein sehr breites Wirkspektrum haben kann und ob das Sonnenhormon mit einer Vielzahl von Erkrankungen in Zusammenhang steht. Sie bezeichnet diesen Umstand als „Red Flag“ bzw. um ihre Worte zu nutzen als „Bullshit-Argument“ und versucht damit, den "Vitamin-D-Mythos" zu entzaubern.
Fakt ist: In beinahe allen Körperzellen wurden Vitamin D-Rezeptoren nachgewiesen, was die vielfältigen Wirkungen logisch erklärt. Vitamin D fungiert in seiner aktiven Form (Calcitriol) als Hormon, ein sehr breites Wirkspektrum ist daher nicht ungewöhnlich.
Die Literatursammlung auf Pubmed nähert sich den 90.000 Studien, wobei eine erdrückende Vielzahl von Zusammenhängen unterschiedlichster Krankheitsbilder mit Vitamin D nachgewiesen wurde.
Vitamin D spielt unter anderem eine Rolle bei der Regulation zahlreicher Prozesse wie bei der Knochen- und Muskelbildung, im Herz-Kreislauf-System, der Funktion der Atemwege, beim Aufbau, der Steuerung und der Teilung von Zellen und bei der Beseitigung fehlerhafter Zellen, im Immunsystem und bei verschiedenen Aufgaben des Gehirns.
Einige dieser Zusammenhänge haben wir in unserer Rubrik "Krankheitsbilder und Vitamin D-Mangel" mit den zu Grunde liegenden Literaturzitaten aufbereitet:
2. Minute: Ist Vitamin D ein Geheimtipp?
Die 2. vermeintliche „Red Flag“ welche die Influencerin aufgedeckt haben will, bezieht sich auf ihre Annahme, dass Vitamin D angeblich ein Geheimtipp sei und als solcher angeboten werden soll.
Dazu können wir auf folgendes YouTube Video von Prof. Dr. med. Jörg Spitz verweisen, welches derzeit über 3,5 Millionen Aufrufe auf YouTube hat.
Sie sehen gerade einen Platzhalterinhalt von Standard. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf den Button unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Auch zahlreiche Bestsellerbücher über Vitamin D im Genre Gesundheit, bspw. von Dr. Raimund von Helden zeugen wohl eher davon, dass dieses Thema längst in breiten Teilen der Bevölkerung angekommen ist. Die bereits erwähnten knapp 90.000 Studien auf Pubmed zeugen ebenfalls von einem breiten Diskurs der Wissenschaftsgemeinschaften.
Zwischenfazit: Vitamin D ist vieles, aber längst kein Geheimtipp mehr.
7. Minute: Kausalität vs. Korrelation
Hier wird versucht, längst erforschte kausale Zusammenhänge des Vitamin D mit diversen Krankheiten als reine Korrelation abzutun. Als Beweis für die Wirksamkeit von Vitamin D würden ausschließlich randomisierte placebokontrollierte Doppelblindstudien und Metaanalysen gelten.
Ein Erschwernisfaktor für derartig kostspielige Untersuchungen ist die Tatsache, dass mit Vitamin D keine hohen Umsatzrenditen zu erzielen sind. Der finanzielle Anreiz für Pharma-Konzerne, die aufwändige Studien finanzieren könnten, hält sich dementsprechend in Grenzen. Das liegt unter anderem daran, dass sämtliche Versuche das Sonnenhormon zu patentieren scheiterten, es kann Gott sei Dank lizenzfrei produziert werden.
Darüber hinaus sind randomisiert kontrollierte Doppelblind-Studien mitnichten der einzige Beweis für die Wirksamkeit jeglicher Substanzen.
Trotzdem gibt es eine Reihe derartiger Studien, die, wenn Sie richtig durchgeführt wurden, die gesundheitsfördernden Wirkungen von Vitamin D beweisen. Eine Liste bestehend aus solchen und anderen qualitativ hochwertigen Interventions-Studien haben wir hier aufbereitet:
10. Minute: Warum gibt es Studien, die keine Wirksamkeit von Vitamin D nachweisen?
Nun werden in Sekundenbruchteilen die 25 angeblich "meistzitiertesten Studien der letzten 4 Jahre" eingeblendet und behauptet, dass 20 davon keine positiven Ergebnisse für einen Nutzen von Vitamin D auf verschiedene chronische Erkrankungen nachweisen würden.
Man kann davon ausgehen, dass die in dem Video aufgeführten Studien nicht auf den qualitativen Inhalt und das Studiendesign hin überprüft wurden.
In unserem Artikel „Desinformation über Vitamin D erkennen“, haben wir die Grundlagen für ein solides Studiendesign aufbereitet:
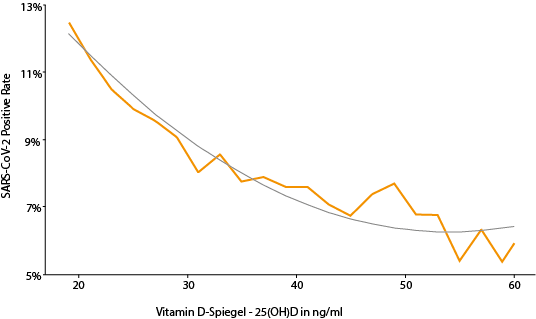
10. Minute: Welche Vitamin D-Spiegel sind normal, was ist der optimale Vitamin D-Spiegel und ab wann beginnt die Toxizitätsgrenze?
Jetzt wird es abenteuerlich! Die Video-Produzentin scheint der Meinung zu sein, dass Vitamin D-Werte ab 50 ng/ml mit einem erhöhten Risiko für eine „exzessive Vitamin D-Aufnahme“ einhergehen. Ihr „wünschenswerter“ Wert liegt bei 20 ng/ml, also deutlich im Mangelbereich.
Zur Toxizität:
Durch natürliche UV-Exposition der Sonne können und werden Spiegel von bis zu 90 ng/ml erreicht. Vitamin D-Werte von über 50 ng/ml sind also natürlich und daher weit von einer exzessiven Aufnahme entfernt.
Vitamin D hat eine enorm hohe Anwendersicherheit, mit toxische Erscheinungen ist selbst nach offiziellen Angaben erst ab Blutspiegeln von mindesten 150 ng/ml zu rechnen. Die heute bekannten Details zur Toxizitätsgrenze, haben wir in diesem Artikel zusammengefasst:
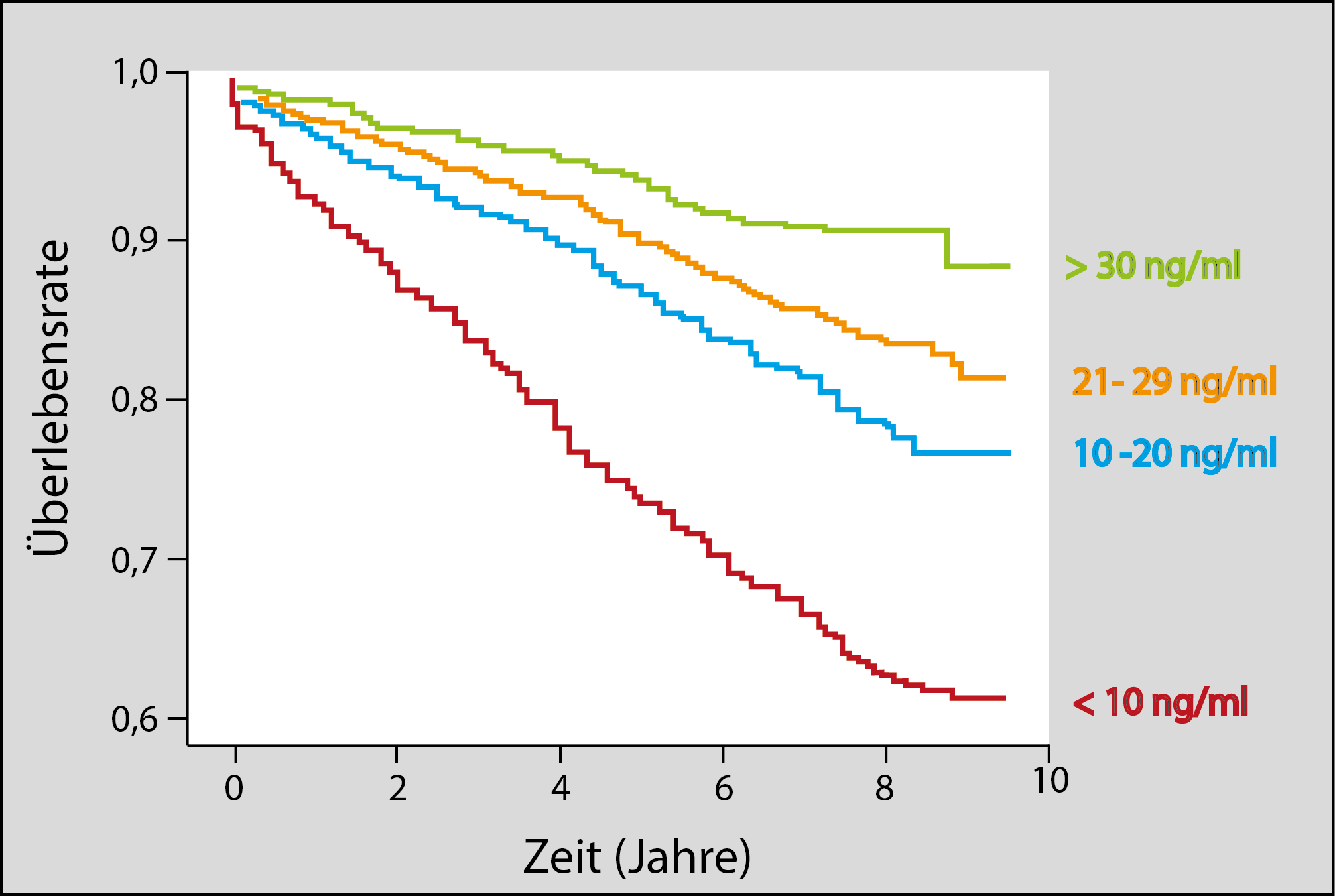
Der Mangelgrenzwert und der optimale Vitamin-D-Spiegel
Die international führenden Vitamin D-Forscher sind sich inzwischen aus verschiedensten Gründen einig, dass der Mangelgrenzwert bei mind. 30 ng/ml anzusiedeln ist. Im neuen Spitzen-Gespräch von Prof. Dr. med. Jörg Spitz und M.Sc. Chris Göthel wird diese Thematik ausführlich beleuchtet:
Sie sehen gerade einen Platzhalterinhalt von Standard. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf den Button unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Der optimale Vitamin D-Spiegel liegt bei mind. 40-60 ng/ml, einige der Argumente finden Sie unter folgendem Artikel:
11. Minute: Erhöhte Krebsgefahr durch Vitamin D?
In Minute 11 wird der Vogel dann endgültig abgeschossen, indem aus dem Nichts eine Korrelation von Vitamin D-Spiegeln über 30 ng/ml mit einem erhöhten Auftreten von Krebs in den Raum gestellt wird.
Einen Beleg, der diese Korrelation nur ansatzweise erahnen lassen könnte, bleibt den Zuschauern vorenthalten.
Tatsächlich ist natürlich das Gegenteil der Fall. Vitamin D unterdrückt das Tumorwachstum, schwächt die Signale zur Metastasierung, leitet den Zelltod ein, motiviert Zellen, sich zur Gutartigkeit hin zu differenzieren, und verringert eine Gefäßneubildung durch Tumore. Die Studien dazu sind unter folgendem Link abrufbar:
12. Minute: Darf Vitamin D von erwachsenen Personen ohne Arzt eigenständig konsumiert werden?
Die Empfehlung der Influencerin lautet sinngemäß: Unbedingt zum Arzt zu gehen, bevor man selbstständig und eigenverantwortlich Vitamin D konsumiert.
Absurderweise wäre die logische Schlussfolgerung auf diese Empfehlung, im Sommer das Haus nur nach ärztlicher Absprache zu verlassen, denn unter Umständen könnte Vitamin D auf der Haut durch UV-Exposition produziert werden.
Wir appellieren an die Eigenverantwortung und die Vernunft mündiger Menschen und raten zu einem achtsamen Umgang mit Vitamin D. Laut dem renommiertesten Vitamin D-Forscher Dr. Holick, liegt die sichere obere Einnahmegrenze von Vitamin D für Erwachsene bei 10.000 I.E.. Solange ein Vitamin D-Spiegel von 150 ng/ml nicht überschritten wird, geht vom Vitamin D in der Regel keine Gefahr aus, während der Verzicht auf Vitamin D das Entstehen vielfältiger Erkrankungen begünstigt.
Wir empfehlen durch regelmäßige Kontrollen Vitamin D-Spiegel von 40-60 ng/ml aufrecht zu erhalten, die Überschreitung des 90 ng/ml - Grenzwertes sollte möglichst vermieden werden.
14. Minute: Was sind Initialdosen und wofür werden sie gebraucht?
Die Verfasserin des Videos wird in Ihren Recherchen offensichtlich zum ersten Mal mit sogenannten Initialdosierungen konfrontiert. Sichtlich schockiert berichtet sie über zeitlich begrenzte Einnahmeempfehlungen von 54.000 I.E. für einen Zeitraum von 10 Tagen.
Bei diesen zeitlich begrenzten Initialdosen handelt es sich nicht um eine „Eskalation“, sondern sie dienen dem Aufbau des Vitamin D-Spiegels, um möglichst schnell den Zielwert zu erreichen. Initialdosen sind völlig sicher und ein probates Mittel für Anwender, die über mehrere Wochen oder länger kein Vitamin D konsumiert haben.
Hier geht es zu unserem Vitamin D-Bedarfsrechner, mit dem Sie Ihre persönliche Initialdosis, aber auch die Erhaltungsdosis anhand Ihres Körpergwichts ermitteln können:
Quellen:
Der Link zum analysierten Video: https://www.youtube.com/watch?v=ud9d5cMDP_0
Titelbildquelle:
Image by memyselfaneye from Pixabay