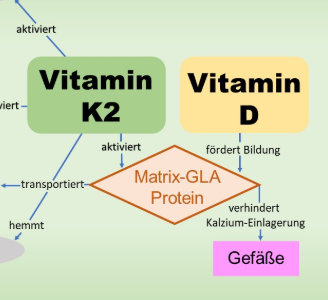
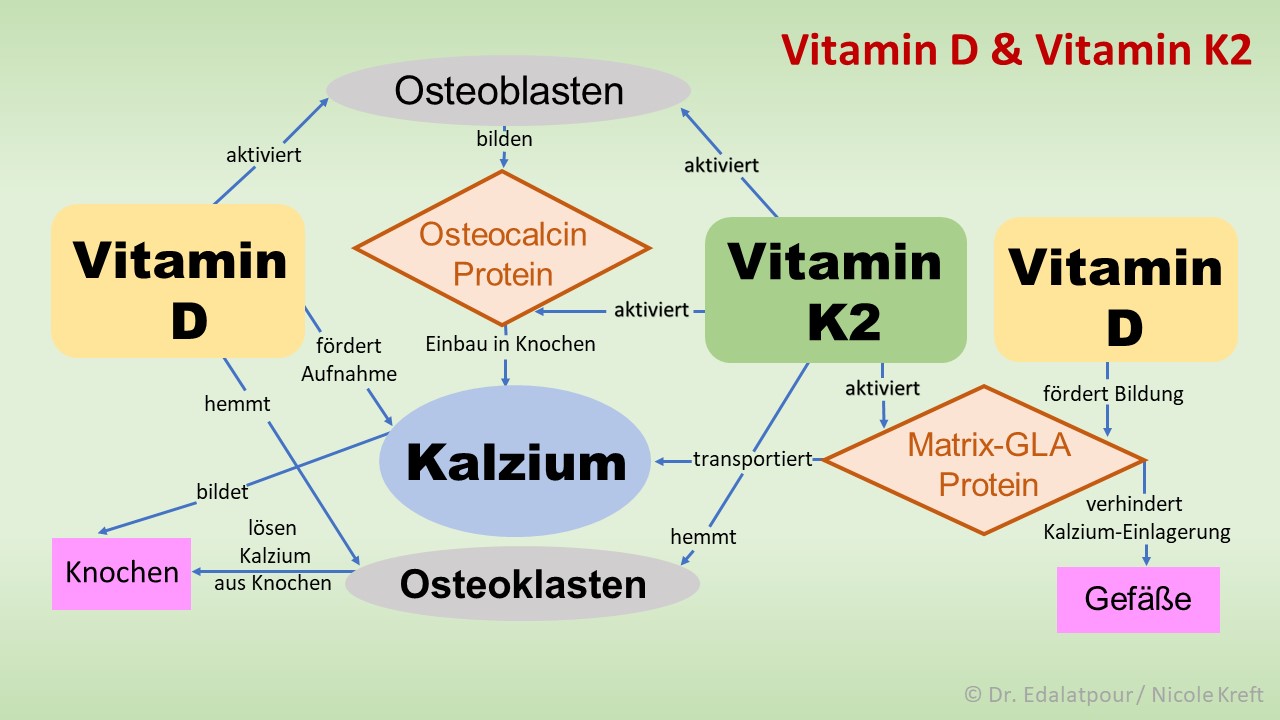
Erkrankungen vom Typ 1-Diabetes und deutlicher noch vom Typ 2 Diabetes zeigen in Deutschland eine zunehmende Häufigkeit. Beide Erkrankungen profitieren offensichtlich nachhaltig von einer verbesserten Vitamin D-Versorgung des Körpers. Sowohl auf die Bildung als auch auf die Wirkung des Vitamin D konnten erfreuliche Auswirkungen nachgewiesen werden.
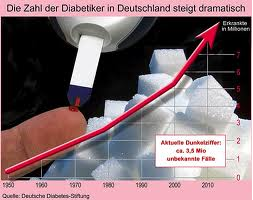
Im Jahr 2017 gab es in Deutschland über 8 Millionen Menschen, die an einer Zuckererkrankung litten. Bedingt durch die Häufigkeit sowie die zahlreichen Folge- und Begleiterkrankungen führt der Diabetes im Verlauf nicht nur zu erheblichem Leid, sondern auch zu hohen Kosten. Im Jahre 2005 betrugen die Ausgaben für diese Zivilisationserkrankung in Deutschland bereits rund 25 Milliarden Euro. 2016 waren es schon 35 Milliarden Euro!
In Fachkreisen besteht Einvernehmen darüber, dass bei Diabetes genetische Faktoren eine untergeordnete Rolle spielen. Durch einen entsprechenden Lebensstil könnten daher 80 bis 90% der Zuckererkrankungen und damit auch der Kosten, vermieden werden. Der Einfluss des Sonnenhormons Vitamin D spielt dabei eine besondere Rolle.
Diabetes Typ 1
Neben Infektionen während der Schwangerschaft, einem höheren Alter der Mutter, Kaiserschnitt zur Entbindung, überhöhtem Geburtsgewicht und schneller Gewichtszunahme nach der Geburt wird als mögliche Ursache des Typ-1-Diabetes auch ein Autoimmungeschehen angenommen, dessen Auslöser unter anderem ein Mangel an Vitamin D sein könnte (Soltesz , Patterson & Dahlquist, 2007).
Als Folge der genannten Einflüsse kommt es zur Zerstörung in der kindlichen Bauchspeicheldrüse, die das Insulin herstellt, welches für den Zuckerstoffwechsel benötigt wird. Entsprechend sind die betroffenen Kinder auf künstlich hergestelltes Insulin als Ersatz angewiesen.
Im Tierversuch lässt sich beispielsweise der Einfluss von Vitamin D auf die Entstehung des Diabetes Typ 1 deutlich zeigen, indem man während der Schwangerschaft und in der Zeit danach Mäuse in eine Umgebung ohne Vitamin D im Futter und ohne UV-Einstrahlung bringt. Acht Monate nach der Geburt und unter Vitamin D-Mangel zeigen etwa doppelt so viele Nachkommen einen Typ 1-Diabetes im Vergleich zum Kontrollkollektiv (Giulietti et al., 2004).
Ähnliche Ergebnisse finden sich auch in epidemiologischen Studien am Menschen wieder. Bereits 2001 wurde über eine finnische Untersuchung berichtet, in der 12.000 Schwangere untersucht wurden, die im Jahr 1966 schwanger waren. Sie wurden nach der Häufigkeit und der Dosierung von Vitamin D-Gaben bei ihren Kindern befragt und ob der Verdacht auf eine Rachitis (Kinderkrankheit aufgrund von Vitamin D-Mangel) bestanden habe (Hyppönen et al., 2005). Bei der Nachuntersuchung 30 Jahre später hatten diejenigen Kinder, die etwa 2000 I.E. Vitamin D täglich bekamen, ein deutlich reduziertes Risiko für einen Diabetes Typ 1 gegenüber den Kindern, die kein Vitamin D bekommen hatten. Bestand bei den Kleinkindern der Verdacht auf Rachitis aufgrund einer ausgeprägten Vitamin D-Unterversorgung, erhöhte sich der Faktor gar um 3.
Doch nicht nur die Entstehung eines Typ 1-Diabetes sondern auch dessen Verlauf kann laut aktuellen Erkenntnissen durch Vitamin D-Verabreichung positiv beeinflusst werden. Im Jahr 2016 veröffentlichte die Goethe-Universität in Frankfurt eine Doppelblindstudie (Bogdanou et al.), bei der 39 Diabetes-Typ-1-Patienten über 3 Monate mit Vitamin D-Gaben von 4000 I.E. behandelt wurden. Dabei wurde bei den Probanden eine signifikante Abnahme des Insulinbedarfs sowie des HbA1c-Wertes (Blutzuckerlangzeitwert) festgestellt.
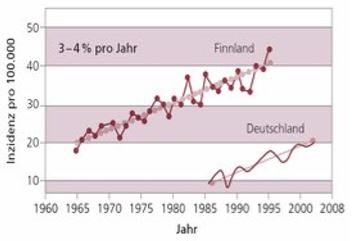
Die Abbildung belegt eindrucksvoll nicht nur die Zunahme von Diabetes in Finnland und Deutschland, sondern auch das doppelt so hohe Risiko für finnische Kinder im Vergleich zu deutschen Kindern, einen Diabetes Typ 1 zu entwickeln. Vergleichbar mit den neurologischen- und Tumorerkrankungen könnte auch in Bezug auf die Entwicklung von Diabetes die geographische Lage eine wesentliche Rolle spielen. Das weit im Norden gelegene Finnland hat eine wesentlich geringere Sonneneinstrahlung als Deutschland.
Diabetes Typ 2
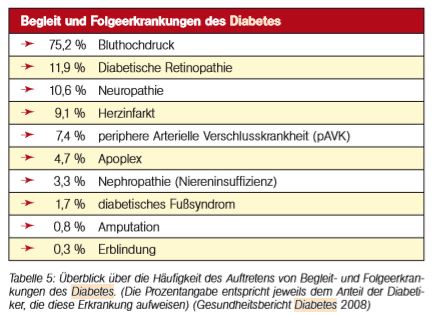
Inzwischen sind auch Kinder von der früher „Altersdiabetes“ genannten Zuckererkrankung betroffen. Patienten, die davon betroffen sind, können zunächst ausreichend Insulin herstellen. Es wirkt jedoch infolge einer Insulinresistenz nicht mehr ausreichend bei der Verarbeitung des Zuckers und führt somit zu einer Erhöhung des Blutzuckers, was eine zusätzliche Insulinausschüttung und damit einhergehende Erkrankungen zur Folge hat (siehe Tabelle 5 oben). Die positive Wirkung des Sonnenhormons auf eine effektive Reduzierung der Insulinresistenz, konnte erst kürzlich durch eine chinesische Studie bestätigt werden (Li X., Liu Y., Zheng Y., Wang P. & Zhang Y., 2018).
Da auch im Gewebe der Bauchspeicheldrüse Vitamin D-Rezeptoren nachgewiesen wurden, ist zu erwarten, dass der Diabetes Typ 2 in seiner Entstehung und in seinem Verlauf von der Höhe des Vitamin D-Spiegels im Blut beeinflusst wird.
Eine im März 2008 erschienene Übersichtsarbeit (Palomer, González-Clemente, Blanco-Vaca & Mauricio, 2008) beschreibt folgende Wirkung von Vitamin D im Rahmen der Diabetes Typ 2-Erkrankung: In Laborversuchen und beim Menschen konnte gezeigt werden, dass Vitamin D die Bildung, Ausschüttung und Verwertung von Insulin beeinflusst.
In anderen Worten: Ein Vitamin D-Mangel führt zu einer Unempfindlichkeit der Körperzellen gegenüber Insulin, einer Reduzierung der Insulinproduktion und zu Diabetes Typ 2. Eine Erhöhung des Vitamin D-Spiegels bewirkt eine Verbesserung der Blutzuckerwerte und eine gesteigerte Insulinausschüttung.
Im Rahmen einer groß angelegten amerikanischen Studie wurden etwa 15.000 Personen regelmäßig untersucht. Die Ergebnisse zeigen ein um das Doppelte gesteigerte Risiko, eine Diabetes Typ 2-Erkrankung zu entwickeln, wenn der Vitamin D-Spiegel niedrig ist. Zusätzlich weisen diese Patienten eine erhöhte Häufigkeit für kardiale Risikofaktoren wie Bluthochdruck, Fettsucht und pathologische Fettwerte im Blut auf (Martins et al., 2007).
Eine Meta-Analyse ergab darüber hinaus ein dreifaches Risiko einen Typ 2-Diabetes zu entwickeln, wenn die Patienten mit den niedrigsten Vitamin D-Werten im Blut, mit solchen verglichen wurden, die die höchsten Spiegel aufwiesen (Pittas, Lau, Hu & Dawson-Hughes, 2007).
Auch die Ergebnisse vom Robert-Koch-Institut zeigen entsprechende Resultate. Bei einer Untersuchung von mehr als 4000 erwachsenen deutschen Frauen fanden sich in der Gruppe mit den niedrigsten Sonnenhormonspiegeln viermal so viele Diabetikerinnen und dreimal so viele Frauen mit Herz-Kreislauf-Erkrankung wieder (Hintzpeter et al., 2007).
Fazit:
Die Forschungen an Vitamin D haben uns gezeigt, dass eine entsprechende Versorgung mit dem Sonnenhormon das Risiko für Diabetes-Erkrankungen des Typs 1 und 2 und damit auch deren Folgeerkrankungen deutlich reduzieren kann. Hier erfahren Sie mehr dazu, wie hoch der Vitamin D-Spiegel sein sollte und wie Sie ein gutes Vitamin D-Level erreichen können.
Quellen:
Soltesz, G., Patterson, C., & Dahlquist, G. (2007). Worldwide childhood type 1 diabetes incidence ? what can we learn from epidemiology? Pediatric Diabetes, 8(S6), 6-14. doi:10.1111/j.1399-5448.2007.00280.x
Bogdanou, D., Penna-Martinez, M., Filmann, N., Chung, T., Moran-Auth, Y., Wehrle, J., . . . Badenhoop, K. (2016). T-lymphocyte and glycemic status after vitamin D treatment in type 1 diabetes: A randomized controlled trial with sequential crossover. Diabetes/Metabolism Research and Reviews, 33(3). doi:10.1002/dmrr.2865
Giulietti, A., Gysemans, C., Stoffels, K., Etten, E. V., Decallonne, B., Overbergh, L., . . . Mathieu, C. (2004). Vitamin D deficiency in early life accelerates Type 1 diabetes in non-obese diabetic mice. Diabetologia, 47(3), 451-462. doi:10.1007/s00125-004-1329-3
Hyppönen, E., Läärä, E., Reunanen, A., Järvelin, M., & Virtanen, S. M. (2001). Intake of vitamin D and risk of type 1 diabetes: A birth-cohort study. The Lancet, 358(9292), 1500-1503. doi:10.1016/s0140-6736(01)06580-1
Palomer, X., González-Clemente, J. M., Blanco-Vaca, F., & Mauricio, D. (2008). Role of vitamin D in the pathogenesis of type 2 diabetes mellitus. Diabetes, Obesity and Metabolism, 10(3), 185-197. doi:10.1111/j.1463-1326.2007.00710.x
Li X., Liu Y., Zheng Y., Wang P., Zhang Y. (2018). The Effect of Vitamin D Supplementation on Glycemic Control in Type 2 Diabetes Patients: A Systematic Review and Meta-Analysis. School of Public Health, Peking University, doi: 10.3390/nu10030375
Martins, D., Wolf, M., Pan, D., Zadshir, A., Tareen, N., Thadhani, R., . . . Norris, K. (2007). Prevalence of Cardiovascular Risk Factors and the Serum Levels of 25-Hydroxyvitamin D in the United States. Archives of Internal Medicine, 167(11), 1159. doi:10.1001/archinte.167.11.1159
Pittas, A. G., Lau, J., Hu, F. B., & Dawson-Hughes, B. (2007). The Role of Vitamin D and Calcium in Type 2 Diabetes. A Systematic Review and Meta-Analysis. The Journal of Clinical Endocrinology & Metabolism, 92(6), 2017-2029. doi:10.1210/jc.2007-0298
Spitz, J. (2009). Vitamin D – Das Sonnenhormon für unsere Gesundheit und der Schlüssel zur Prävention. Schlangenbad: Gesellschaft für Medizinische Information und Prävention.
Hintzpeter, B., Mensink, G. B., Thierfelder, W., Müller, M. J., & Scheidt-Nave, C. (2007). Vitamin D status and health correlates among German adults. European Journal of Clinical Nutrition, 62(9), 1079-1089. doi:10.1038/sj.ejcn.1602825
Tabellen / Grafiken:
Spitz, J. (2009). Vitamin D – Das Sonnenhormon für unsere Gesundheit und der Schlüssel zur Prävention. Schlangenbad: Gesellschaft für Medizinische Information und Prävention.