Beginnt man sich intensiver mit dem Thema Vitamin D zu beschäftigen, kommt man am Vitamin D-Co-Faktor Vitamin K2 kaum vorbei. Der folgende Artikel setzt sich anhand wissenschaftlicher Erkenntnisse intensiv mit der Wirkung und Anwendung von Vitamin K2 auseinander und wurde in Zusammenarbeit mit dem Gesundheitsexperten Dr. med. Edalatpour, auf Basis des unten eingebetteten Informationsvideos, erstellt.

Der Artikel in Kürze zum Anklicken:
› Unterschied zwischen Vitamin K2 und K1
› Vitamin K2 der Knochenbooster
› Vitamin K2 für gesunde Aterien
› Weitere wichtige Aufgaben von Vitamin K2
› Für wen ist Vitamin K2 besonders wichtig?
› Vitamin K2 für Kinder und Jugendliche
› Achtung Fakenews: Löst Vitamin K2 wirklich Brustkrebs aus?
› Die richtige Dosierung von Vitamin K2
Vitamin K2 im Überblick
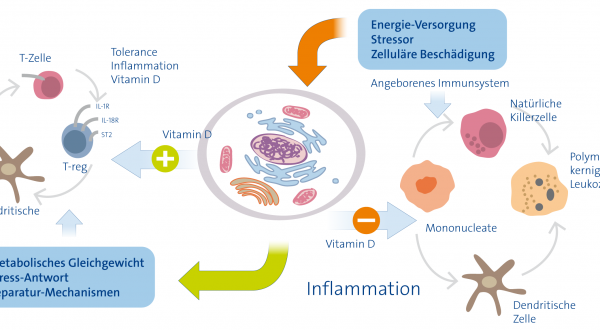
Vitamin K2 gehört – so wie die Vitamine D, E und A – zu den fettlöslichen Vitaminen und gilt als essentieller Nährstoff. Vitamin K2 ist für die Aktivierung von Osteocalcin und MGP (Matrix-GLA Protein) wichtig, welche das Kalzium zu den Knochen transportieren und darin einlagert, wo es hingehört. Dabei arbeitet das Vitamin K2 synergetisch mit dem Vitamin D zusammen, das die Bildung von Osteocalcin und MGP fördert. Gleichzeitig werden Verkalkungen von Blutgefäßen und anderen Geweben verhindert bzw. aufgelöst wie im folgenden Schaubild dargestellt. Vitamin K2 hat aber neben der knochenaufbauenden Funktion auch noch eine ganze Palette von anderen Fähigkeiten, auf die wir weiter unten im Artikel eingehen.
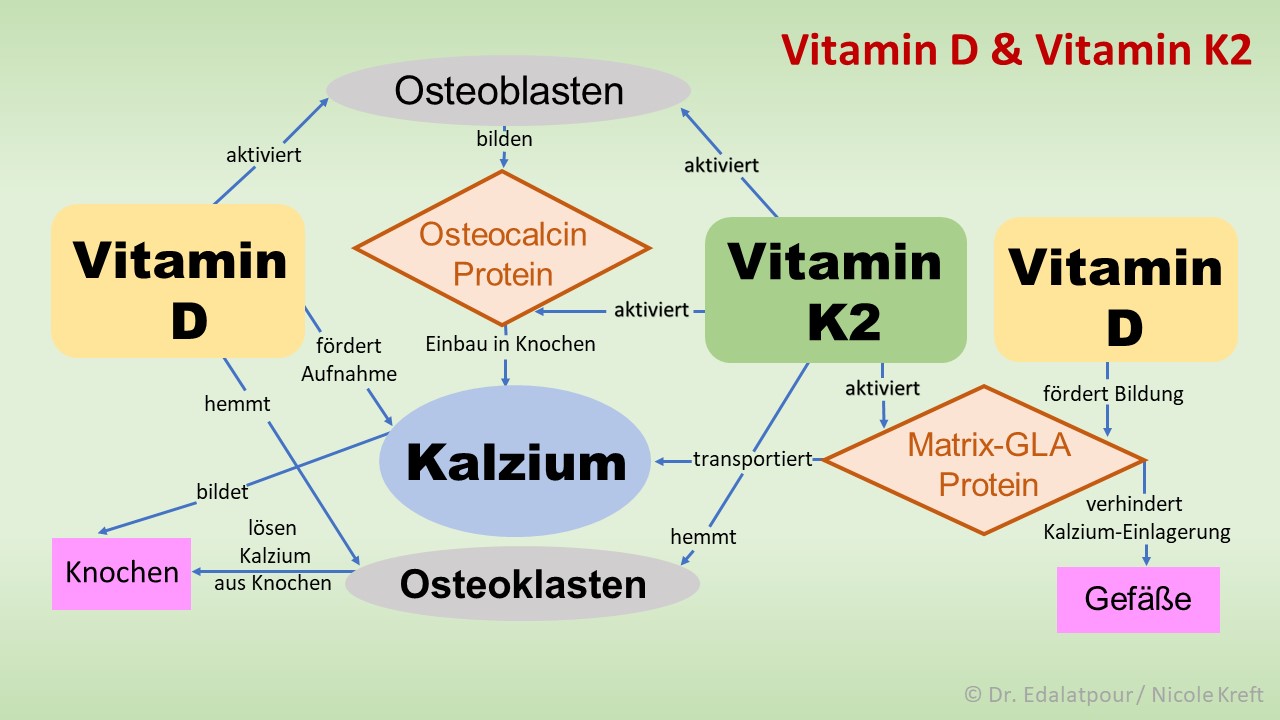
Zusammenhänge zwischen Vitamin D & Vitamin K2
Der Unterschied zwischen Vitamin K2 und Vitamin K1
Vitamin K2 (Menachinon)
Vitamin K2 wird von Mikroorganismen wie z.B. unserer Darmflora gebildet und kann direkt über unsere Darmzellen aufgenommen werden. Hauptmerkmal von K2 ist vor allem die Kalziumverarbeitung. Bei paralleler Einnahme von Vitamin K2 und Blutverdünnern wird zumindest anfangs eine engmaschige Kontrolle von Quick- oder/und INR-Wert empfohlen.
» Vitamin K2 gibt es in verschiedenen Formen von MK-4–MK-14
» MK steht dabei für Menachinon, die Zahlen 4-14 geben die Anzahl der Isoprenylseitenketten an, die für die Bioverfügbarkeit ausschlaggebend sind
» MK 7 in der all-trans Form ist die nützlichste Form: höchste Bioverfügbarkeit, höchste Bioaktivität , höchste Halbwertszeit → eigenet sich daher am besten für Nahrungsergänzungsmittel
» Die Speichermöglichkeit im Körper ist beschränkt, natürliches Vitamin K2 hat eine Halbwertszeit von 3 Tagen, die Stoffwechselsrate ist hoch → eine tägliche Zufuhr empfohlen


Vitamin K2-Quellen: Natto und Butter aus Weidehaltung
Vitamin K1 (Phylloquinon)
Vitamin K1 reguliert die Blutgerinnung im Körper und kann im Darm zu Vitamin K2 umgewandelt werden, sofern eine gesunde Darmflora vorhanden ist. Diese Fähigkeit wird allerdings durch Medikamente wie Antibiotika stark beeinträchtigt und kann dabei sogar verloren gehen. Phylloquinon kommt in jeder Grünpflanze (wie zum Beispiel dem Grünkohl) vor, da diese das Vitamin zur Chlorophyllerzeugung benötigen. Je mehr Chlorophyll in der Pflanze, desto mehr Vitamin K1 enthält sie auch.

Hinweis:
Vitamin K1 und K2 sollte nicht mit Blutgerinnungsmittel aus der Cumaringruppe, wie das bekannte Marcumar, Warfarin oder Acenocoumaro, eingenommen werden, da die Wirkung dieser aufgehoben wird. Andere Blutverdünner, z.B. Aspirin, sind davon nicht betroffen.
Vitamin K2 als Knochenbooster
Als besonders augenscheinlich entpuppt sich bei Betrachtung zahlreicher Studien die Wirkung von Menachinon auf unsere Knochen, die wir hier aufzählen:
- Vitamin K2 wirkt auch auf die Mikroarchitektur der Knochen, genauer gesagt auf die Kollagenbildung und die Kollagenorganisation (01).
- Vitamin K2 regt die Bildung von knochenaufbauenden Osteoplasten an, während es die knochenabbauenden Osteoklasten hemmt (02).
- 180 µg Vitamin K2 täglich führt zu signifikant höherer Knochenmineraldichte. Dies zeigte sich bei einer placebokontrollierten Doppelblindstudie im Jahre 2010 (03), die an Patienten mit Lungen- oder Herztransplantation durchgeführt wurde.
- Vor allem Frauen nach den Wechseljahren sind, durch fehlendes Östrogen und der damit einhergehenden schlechteren Einlagerung von Kalzium in den Knochen, von Osteoporose betroffen und profitieren daher besonders von einer Vitamin K2-Zuführung (04).
Vitamin K2 schützt vor Osteoporose
Etwa 7,8 Millionen Menschen in Deutschland sind von Osteoporose betroffen, einer schleichenden Erkrankung, die zu Knochenschwund führt. Obwohl Vitamin K2 ein wichtiger Faktor für den Knochenstoffwechsel und die Knochenmasse ist, wird ihm bei Osteoporose kaum Beachtung geschenkt.
Es gibt Studien, die belegen, dass eine ausreichende Versorgung mit Vitamin K2 zur Prävention der altersbedingten Osteoporose in der Menopause beiträgt und das Risiko osteoporotisch bedingter Knochenbrüche verringert. So konnte in einer koreanischen Studie (05) gezeigt werden, dass aktives Osteocalcin entscheidend zur Knochendichte beiträgt. Vor allem Frauen im Alter von 20 bis 50 Jahren wiesen eine höhere Konzentration an inaktivem Osteocalcin auf, was auf einen erhöhten Bedarf an Vitamin K2 hinweist.
In einer 2011 veröffentlichten japanischen Studie (06) waren bei Patienten mit Hüftfrakturen die durchschnittlichen Vitamin-K- und Vitamin-D-Spiegel deutlich niedriger als bei einer gesunden Kontrollgruppe. 90 % der untersuchten Patienten wiesen zudem einen Vitamin-D-Mangel auf.
In einer weiteren japanischen Studie (07), ebenfalls aus dem Jahr 2011, war eine höhere Aufnahme von Vitamin K2 aus dem fermentierten Sojaprodukt Natto bei Männern im Alter von 65 Jahren und älter mit einer signifikant höheren Knochendichte der Hüfte und einem signifikant niedrigeren Spiegel an inaktivem Osteocalcin assoziiert.
Fazit: die Forschungsliteratur belegt den Nutzen von Vitamin K2 als wichtigen Faktor für gesunde Knochen zweifellos und deutet auf eine präventive Wirkung gegen Osteoporose hin.
Gesunde Arterien dank Vitamin K2
Neben dem Schutz vor Osteoporose haben Forscher weitere interessante Erkenntnisse über den Zusammenhang zwischen Vitamin K2 und der Herz-Kreislauf-Gesundheit zutage gefördert.
In einer doppelblinden, placebokontrollierten Studie (08) wurde der langfristige Effekt von Vitamin K2 MK-7 auf die Arteriensteifigkeit untersucht. Hierfür wurden 244 gesunde postmenopausale Frauen rekrutiert, von denen 124 ein Placebo erhielten während 120 mit Vitamin K2 MK-7 der Marke MenaQ7 supplementiert wurden. Die Studie erstreckte sich über einen Zeitraum von drei Jahren.
Messung der Arteriensteifigkeit und Pulswellengeschwindigkeit:
Die Forscher maßen die Steifigkeit der Halsarterien und der großen Arterien. Bei den Halsarterien wurden die Intima-Media-Dicke (IMT), der Durchmesser in der Entspannungsphase des Herzzyklus und die Dehnung mit einer speziellen Methode, dem Echotracking, gemessen. Bei den großen Arterien wurde die Geschwindigkeit der Pulswellen (PWV) zwischen der Halsarterie und der Oberschenkelarterie (cfPWV) sowie zwischen der Halsarterie und der Handgelenksarterie (crPWV) mit mechanischen Sensoren ermittelt.
Ergebnisse der Studie:
Die Ergebnisse dieser spannenden Studie zeigten, dass Vitamin K2 MK-7 einen signifikanten Einfluss auf die Arteriensteifigkeit hatte:
- Nach drei Jahren Vitamin K2 MK-7-Supplementation zeigte sich eine signifikante Verbesserung der Arteriensteifigkeit und der Pulswellengeschwindigkeit im Vergleich zur Placebogruppe.
- Eine schlechtere Vitamin-K2-Versorgung, gemessen über erhöhte Werte des desphospho-uncarboxyliertem Matrix-Gla-Proteins (dp-ucMGP), wurde mit einer höheren Arteriensteifigkeit und anderen Markern für Herz-Kreislauf-Erkrankungen in Verbindung gebracht.
- Die positive Wirkung von Vitamin K2 MK-7 auf die Arteriensteifigkeit war besonders ausgeprägt bei Frauen, die zu Beginn höhere Werte des Steifheitsindex hatten.
Fazit: Die vorliegende Studie deutet darauf hin, dass die langfristige Einnahme von Vitamin K2 MK-7 die Arteriensteifigkeit bei gesunden postmenopausalen Frauen verbessern, d.h. verringern kann, insbesondere bei Frauen mit anfänglich hohen Steifigkeitswerten. Dies könnte ein vielversprechender Ansatz zur Förderung der kardiovaskulären Gesundheit sein.
Weitere wichtige Aufgaben von Vitamin K2:
- … schützt durch die Aktivierung von Osteocalcin und MGP vor Kalkablagerungen in Gefäßen (Arteriosklerose), wie 2007 in einer Studie mit Ratten nachgewiesen wurde (09), und somit auch vor Krampfadern.
- … hemmt Kalkablagerungen in Weichteilgeweben.
- … reduziert Sterblichkeit durch Herz-Kreislauferkrankungen, wie die Studien von Ueland (10) und Geleijnse (11) darlegen.
- … verbessert die Insulinproduktion und -aufnahme.
- … schützt das Gehirn vor freien Radikalen.
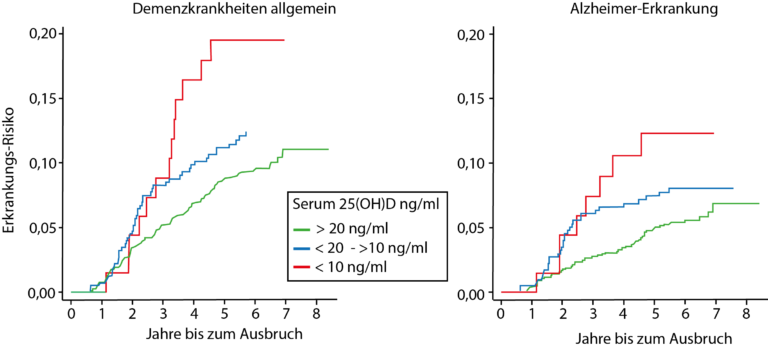
- … hilft bei Alzheimertherapie und dessen Vorbeugung.
- … schützt Gelenke und beugt Arthritis vor.
- … schützt die Haut vor Elastizitätsverlust.
- … schützt vor Karies.
- … kann bei Kindern Wachstumsbeschwerden und Zahnfehlstellungen verhindern.
- … wirkt bei der Krebsprävention (12).
Für wen ist Vitamin K2 besonders wichtig?
- für Personen, die unter Blutgerinnungsstörung leiden
- für ältere Personen mit Knochenerkrankung
- für Personen mit Erkrankung der Blutgefäße (Arteriosklerose)
- für Kinder und Jugendliche, zum Aufbau und zur Stärkung der Knochen und Zähne
- für Personen mit empfindlichen Zähnen und Zahnhälsen
Ein Vitamin K2-Mangel tritt vermehrt auf bei:
- unzureichender Zufuhr von Vitamin K über die Ernährung
- Alkoholismus
- chronischen Lebererkrankungen
- zystischer Fibrose
- chronischen Magen-Darm-Erkrankungen
- Darmresektionen
- Adipositaschirugie (Magenbypass-Operationen)
- Medikamenteneinnahme (z.B. Antibiotika)
- bei Menschen mit Übergewicht bzw. Adipositas
Vitamin K2 für Kinder und Jugendliche
Untersuchungen haben gezeigt, dass ein Großteil der Kinder an Vitamin K-Mangel leidet. Die durchschnittliche Zufuhr hat sich in den vergangenen Jahren deutlich verringert und die momentane Aufnahme scheint für einen optimalen Erhalt der Knochenmasse nicht ausreichend zu sein.
Kinder und Erwachsene über 40 Jahren zeigen in Studien den größten Anteil an Vitamin K2-Mangel. Dementsprechend könnten diese beiden Personengruppen am meisten von Vitamin K2-Nahrungsergänzung in Form von MK-7 profitieren.
- Je höher die Knochendichte in jungen Jahren, desto länger kann sie erhalten werden.
- Durch ausreichend Vitamin K2 kann Kalzium richtig verwertet werden. Vitamin D alleine reicht dazu nicht aus.
- Der Osteocalcingehalt junger Knochen ist 10 x höher, wodurch der K2 Bedarf ebenfalls erhöht ist.
Achtung Fakenews: Löst Vitamin K2 wirklich Brustkrebs aus?
Natürlich nicht, dieses Gerücht wird aber aufgrund einer fehlerhaften und falsch interpretierten Studie verbreitet.
Dr. Raimund von Helden hat die besagte WANG-Studie unter die Lupe genommen und deckt in seinem Artikel die zahlreichen Unzulänglichkeiten im Studiendesign auf, klicken hier um den ganz Artikel zu lesen.
Dosierung
Schon kleine Dosierungen von 90 µg/Tag führen lt. Dosis-Wirkungs-Studie (13) zu einer signifikanten Erhöhung der Vitamin K2-Konzentration und somit zu einer verbesserten Aktivierung der Proteine Osteokalzin und Matrix-GLA. Kleineren Dosierungen bis 45 µg/Tag konnten keine Wirkungen nachgewiesen werden.
Dr. Edalatpours Empfehlungen nach eigener Einschätzung
100 µg/Tag in Form MK7 all-trans für gesunde Erwachsene bis 90 kg Körpergewicht
200 µg/Tag in der MK7 all-trans Form empfehlenswert:
- bei Körpergewicht über 90 kg
- bei Verkalkungen von Gefäßen und Weichteilen
- bei Lebensalter über 60 Jahre
- bei chronischer Erkrankung
Bei hohen Vitamin D-Gaben sollte man die Dosierung ab 50.000 I.E. Vitamin D täglich verdoppeln bzw. ab 100.000 I.E. verdreifachen. Achtung: derartige hohe tägliche Vitamin D-Gaben können toxisch sein und werden nur bei bestimmten Behandlungsprotokollen von ärztlicher Seite eingesetzt.
Klicken Sie auf das Bild um die Informationsvideos von Dr. med. Edalatpour anzusehen
https://www.youtube.com/watch?v=1Hr9lpnROiY
https://www.youtube.com/watch?v=u5fXlGUp6a4
Wir bedanken uns herzlich bei Dr. Edalatpour, Frau Nicole Kreft und allen Beteiligten für die Zurverfügungsstellung derer Inhalten!
Studien (Beispiele):
- Iwamoto, J., Sato, Y., Takeda, T., & Matsumoto, H. (2009). High-dose vitamin K supplementation reduces fracture incidence in postmenopausal women: A review of the literature. Nutrition Research, 29(4), 221-228. doi:10.1016/j.nutres.2009.03.012
- Yamaguchi, M. (2010). Vitamin K2 stimulates osteoblastogenesis and suppresses osteoclastogenesis by suppressing NF-κB activation. International Journal of Molecular Medicine. doi:10.3892/ijmm.2010.562
- Forli, L., Bollerslev, J., Simonsen, S., Isaksen, G. A., Kvamsdal, K. E., Godang, K., . . . Bjortuft, O. (2010). Dietary Vitamin K2 Supplement Improves Bone Status After Lung and Heart Transplantation. Transplantation, 89(4), 458-464. doi:10.1097/tp.0b013e3181c46b69
- Booth, S. L., Broe, K. E., Peterson, J. W., Cheng, D. M., Dawson-Hughes, B., Gundberg, C. M., . . . Kiel, D. P. (2004). Associations between Vitamin K Biochemical Measures and Bone Mineral Density in Men and Women. The Journal of Clinical Endocrinology & Metabolism, 89(10), 4904-4909. doi:10.1210/jc.2003-031673
- Kim, S., Kim, K., Kim, B., Joo, N., Kim, K., & Lee, D. (2010). Correlation of Undercarboxylated Osteocalcin (ucOC) Concentration and Bone Density with Age in Healthy Korean Women. Journal of Korean Medical Science, 25(8), 1171. doi:10.3346/jkms.2010.25.8.1171
- Nakano T., Tsugawa N, Kuwabara A, Kamao M, Tanaka K, Okano T. (2011). High prevalence of hypovitaminosis D and K in patients with hip fracture. Department of Health and Nutrition, Osaka Shoin Women’s University, 4-2-26 Hishiyanishi, Higashiosaka-shi, Osaka 577-8550 Japan
- Fujita, Y., Iki, M., Tamaki, J., Kouda, K., Yura, A., Kadowaki, E., . . . Kurumatani, N. (2011). Association between vitamin K intake from fermented soybeans, natto, and bone mineral density in elderly Japanese men: The Fujiwara-kyo Osteoporosis Risk in Men (FORMEN) study. Osteoporosis International, 23(2), 705-714. doi:10.1007/s00198-011-1594-1
- Knapen, M. H. J., Braam, L. A. J. L. M., Drummen, N. E., Bekers, O., Hoeks, A. P. & Vermeer, C. (2015). Menaquinone-7 supplementation improves arterial stiffness in healthy postmenopausal women. Thrombosis and Haemostasis, 113(05), 1135–1144. https://doi.org/10.1160/th14-08-0675
- Schurgers, L. J., Spronk, H. M., Soute, B. A., Schiffers, P. M., Demey, J. G., & Vermeer, C. (2007). Regression of warfarin-induced medial elastocalcinosis by high intake of vitamin K in rats. Blood. doi:10.1182/blood-2006-07-035345
- Ueland, T., Gullestad, L., Dahl, C. P., Aukrust, P., Aakhus, S., Solberg, O. G., . . . Schurgers, L. J. (2010). Undercarboxylated matrix Gla protein is associated with indices of heart failure and mortality in symptomatic aortic stenosis. Journal of Internal Medicine, 268(5), 483-492. doi:10.1111/j.1365-2796.2010.02264.x
- Geleijnse, J. M., Vermeer, C., Grobbee, D. E., Schurgers, L. J., Knapen, M. H., Meer, I. M., . . . Witteman, J. C. (2004). Dietary Intake of Menaquinone Is Associated with a Reduced Risk of Coronary Heart Disease: The Rotterdam Study. The Journal of Nutrition, 134(11), 3100-3105. doi:10.1093/jn/134.11.3100
- Nimptsch, K., Rohrmann, S., Kaaks, R., & Linseisen, J. (2010). Dietary vitamin K intake in relation to cancer incidence and mortality: Results from the Heidelberg cohort of the European Prospective Investigation into Cancer and Nutrition (EPIC-Heidelberg). The American Journal of Clinical Nutrition, 91(5), 1348-1358. doi:10.3945/ajcn.2009.28691
- Theuwissen, E., Cranenburg, E. C., Knapen, M. H., Magdeleyns, E. J., Teunissen, K. J., Schurgers, L. J., . . . Vermeer, C. (2012). Low-dose menaquinone-7 supplementation improved extra-hepatic vitamin K status, but had no effect on thrombin generation in healthy subjects. British Journal of Nutrition, 108(09), 1652-1657. doi:10.1017/s0007114511007185



















 Der Artikel in Kürze:
Der Artikel in Kürze: