Anfang Februar 2022 erschien ein bemerkenswerter Artikel im Journal Nutrients. Diese kritische Betrachtung von Vitamin D-Forschungsergebnissen stand unter der Federführung von William B. Grant, PhD, einem guten Bekannten aus der Vitamin D-Forschung, der auch schon Teilnehmer einer der Kongresse der Akademie für Menschliche Medizin war. Für diese Arbeit versammelte er ein internationales Forscherteam aus Europa und Saudi-Arabien.
Der Artikel startet mit folgender Hammer-Aussage, die für uns zwar nichts Neues ist, aber das Thema Vitamin D nach wie vor zu einem der brisantesten Gesundheitsthemen machen:
„Vitamin-D-Mangel ist der weltweit am häufigsten auftretende Nährstoffmangel, obwohl Vitamin D eine der am besten erforschten Substanzen ist. Trotz alledem ist ein Vitamin-D-Mangel (weniger als 20 ng/ml) sehr häufig und betrifft etwa die Hälfte der Weltbevölkerung.“
Ziel dieser Arbeit war es Antworten zu folgenden Fragen zu finden:
- Können wir einen Zusammenhang zwischen Herz-Kreislauf-Erkrankungen, Bluthochdruck, Krebs, Diabetes mellitus Typ 2, Alzheimer sowie COVID-19 und einem niedrigen Vitamin D-Spiegel zeigen? (Anm.: Es wurden gezielt jene Erkrankungen ausgesucht, die die höchste Verbreitung bzw. Sterblichkeitsrate haben.)
- Wo liegen die Mindestwerte der Vitamin D-Spiegel, die wahrscheinlich diese Krankheitsbilder vermeiden?
- Wie hoch sollte eine Ergänzung mit Vitamin D sein, um in den wünschenswerten Bereich zu kommen?
- Welche Arten von Studien gibt es und wie ist deren Aussagekraft? Wo sind die Stärken und Grenzen der verschiedenen Studientypen?
Macht Vitamin D-Mangel krank und erhöht er die Sterblichkeit?
Dazu trugen die Forscher Daten aus 135 Quellen zusammen. Nicht ganz überraschend konnten sie für alle Krankheiten einen Zusammenhang von suboptimalen Vitamin D-Konzentrationen und erhöhter Krankheitshäufigkeit feststellen. Bei fast allen Meta-Analysen zeigte sich dieses auch für die Gesamtsterblichkeit. Also, die Sterblichkeit unabhängig von der Todesursache. Damit ist es für Vitamin D nahezu eindeutig nachgewiesen, dass es lebensverlängernd wirkt. Interessant dabei ist, dass die Vergleichsgruppen mit guten bzw. ausreichenden Blutspiegeln nur Werte von mehr als 30 bzw. 40 ng/ml haben mussten. Auch gegenüber diesen Werten zeigten sich bei Menschen mit niedrigen Spiegeln von 20 oder 10 ng/ml deutlich häufiger die verschiedenen Krankheiten.
Wie hoch sollte der Vitamin-D-Spiegel mindestens sein?
Am interessantesten für uns und wahrscheinlich auch für Sie sind die Antworten auf die Frage Nr. 2.
Dazu haben die Forscher freundlicherweise eine Tabelle erstellt, die die Ergebnisse übersichtlich darstellt und die wir Ihnen hier zeigen.
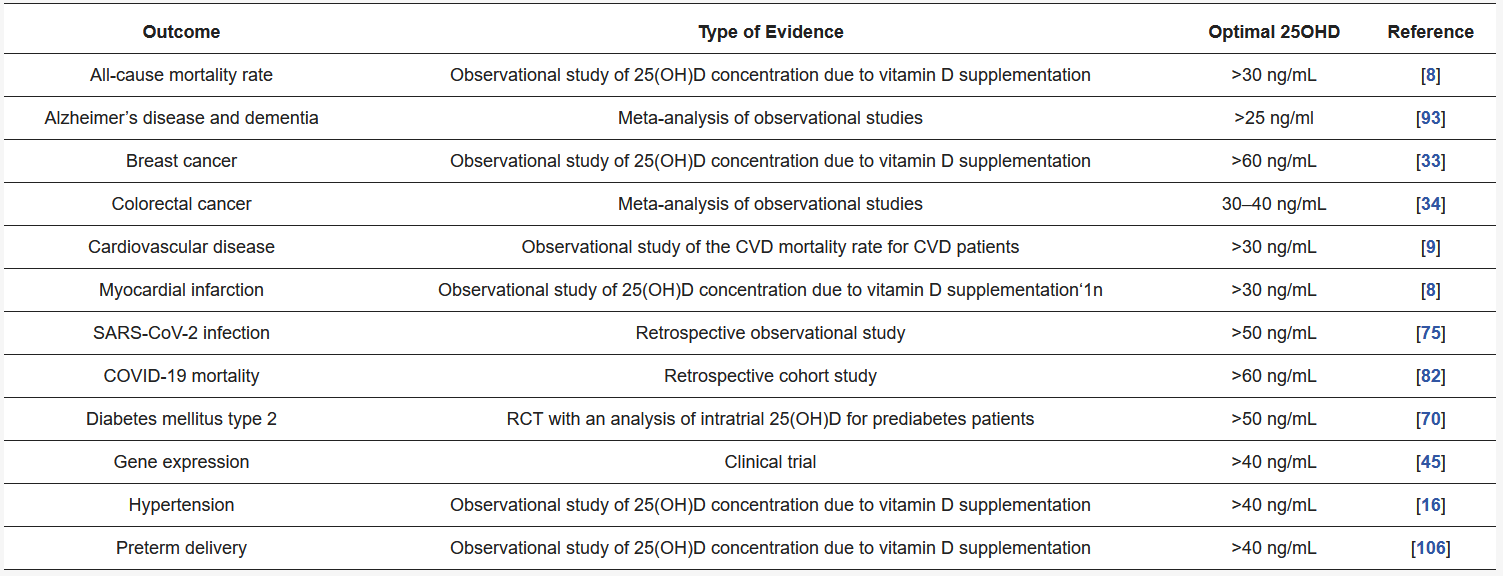
Die dargestellten Werte der Vitamin D-Konzentration (3. Spalte) stehen für die Schwelle zwischen eindeutigem Krankheitsbeitrag und wahrscheinlichem Krankheitsschutz. Diese reichen von 25 ng/ml bis 60 ng/ml. Alle diese Konzentrationen liegen über dem vom Institute of Medicine, USA, empfohlenen Wert von 20 ng/ml, der allein auf dem Bedarf für die Knochengesundheit beruht. Die Zahlen zeigen klar, dass ein Wert von weniger als 30 ng/ml nicht mit Gesundheit vereinbar sein kann. Ein Wert von mehr als 40 ng/ml sollte es schon sein, wobei wirklich ratsam ein Wert über 50 ng/ml ist. Immerhin vier Bereiche (Brustkrebs, SARS-CoV-2 Infektion, COVID-19 Sterblichkeit und Diabetes mellitus Typ 2) verlangen diesen Mindestwert, um auf der sicheren Seite zu sein.
Wie viel Vitamin D soll ergänzt werden?
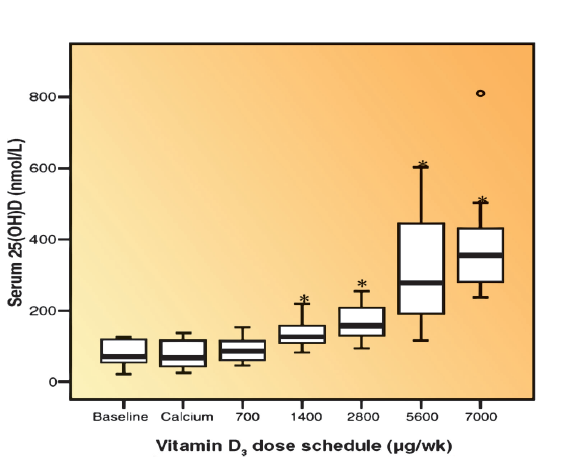
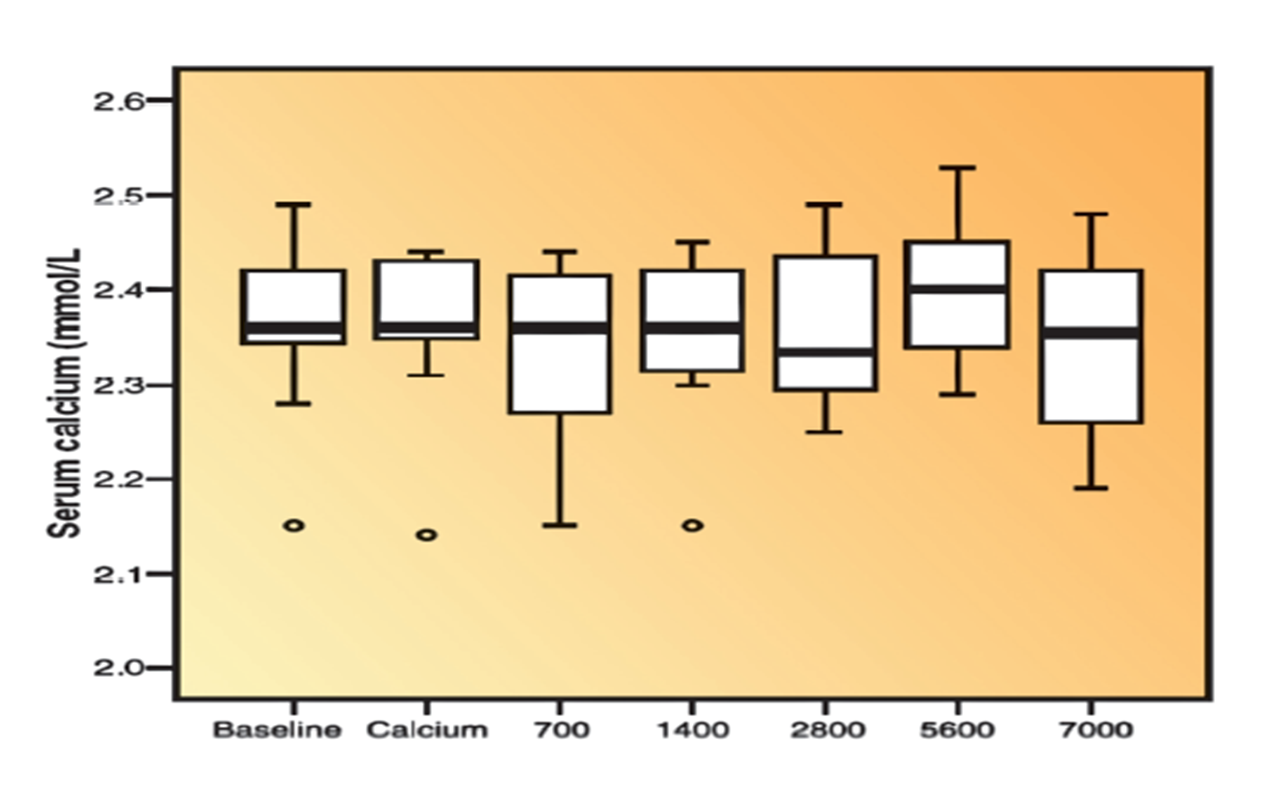
Der Bereich der Vitamin D-Konzentration im Blut von 30-40 ng/ml könnte durch eine Ergänzung von 2000 bis 4000 I.E./Tag erreicht werden. Was notwendig ist, um höhere Blutspiegel zu erreichen, ist momentan nicht sicher zu sagen, da es leider zu wenig Daten gibt. Durch zwei Studien gibt es Fingerzeige: Eine kanadische Studie kam zum Schluss, dass es für Normalgewichtige mindestens 6000 I.E./Tag braucht, um einen Wert von mehr als 40 ng/ml zu erreichen. Übergewichtige benötigen hingegen 7000 – 8000 I.E./Tag für das gleiche Ergebnis. Interessant die Nebenbemerkung: Konzentrationen von bis zu 120 ng/ml gingen ohne Störungen des Kalziumhaushalts und jegliche Toxizität einher.
In einer anderen Studie nahmen ein Teil der Patienten 5000 I.E./Tag ein und erreichten nach 12 Monaten mittlere Vitamin-D-Konzentrationen von 65 ± 20 ng/ml. Ein andere Teil der Patienten, die 10.000 I.E./Tag einnahmen, kamen nach 12 Monaten auf durchschnittlich 100 ± 20 ng/ml. Keiner der Patienten mit Blutwerten von 40-155 ng/ml entwickelte Hyperkalzämie (zu hoher Blut-Kalziumspiegel), Nephrolithiasis (Nierensteine) oder andere Symptome einer Vitamin D-Toxizität als Folge der Vitamin D-Ergänzung.
William B. Grant merkt an, dass eine Erhöhung des Vitamin D-Blutspiegels nicht bei jedem die gleichen Auswirkungen haben muss und plädiert so auch für einen höheren Bereich. Nicht zuletzt sind Variationen aufgrund von Krankheit, ethnischer Herkunft, Alter und Geschlecht zu berücksichtigen. Was den Rat von Prof. Spitz bestätigt: Werte messen – ergänzen – messen.
Offizielle Aussage zur Sicherheit einer Vitamin D-Ergänzung
Das Institute of Medicine, USA, stellt fest, dass es keine Beweise dafür gibt, dass die Einnahme von bis zu 10.000 I.E./Tag Vitamin D irgendwelche nachteiligen Auswirkungen hat, legte aber aus Sorge um die Sicherheit den oberen tolerierbaren Wert auf 4000 I.E./Tag fest.
Fazit: Die allgemeine Erkenntnis aus dieser Arbeit ist, dass die optimale Vitamin D-Konzentration zur Förderung von Gesundheit und Wohlbefinden bei über 30 ng/ml (75 nmol/L) für Herz-Kreislauf-Erkrankungen und die Gesamtmortalität liegt, während die Schwellenwerte für andere spezielle Krankheitsbereiche bei 40 oder 50 ng/ml zu liegen scheinen. Rat der Forscher: Der effizienteste Weg, diese Konzentrationen zu erreichen, ist eine Vitamin D-Ergänzung.
Dieser Beitrag wurde von Michael Göhner verfasst.
Literaturzitate:
- Grant WB, Al Anouti F, Boucher BJ, Dursun E, Gezen-Ak D, Jude EB, Karonova T, Pludowski P. A Narrative Review of the Evidence for Variations in Serum 25-Hydroxyvitamin D Concentration Thresholds for Optimal Health. Nutrients. 2022; 14(3):639. https://doi.org/10.3390/nu14030639
Titelbild:
frank peters /stock.adobe.com








 Außerdem sind in Öl-freien Kapseln auch die notwendigen Füllstoffe zu beachten. Diese sind bestenfalls natürlichen Ursprungs und stehen nicht im Verdacht, die Aufnahmefähigkeit negativ zu beeinflussen oder andere nachteilige Wirkungen auszulösen - je weniger Zusatzstoffe, desto besser! Um sicher zu gehen, lesen Sie am besten die Herstellerangaben auf der Verpackung. Bei Tabletten könnten sich darüber hinaus Bindestoffe, die für die Formgebung notwendig sind, als nachteilig erweisen.
Außerdem sind in Öl-freien Kapseln auch die notwendigen Füllstoffe zu beachten. Diese sind bestenfalls natürlichen Ursprungs und stehen nicht im Verdacht, die Aufnahmefähigkeit negativ zu beeinflussen oder andere nachteilige Wirkungen auszulösen - je weniger Zusatzstoffe, desto besser! Um sicher zu gehen, lesen Sie am besten die Herstellerangaben auf der Verpackung. Bei Tabletten könnten sich darüber hinaus Bindestoffe, die für die Formgebung notwendig sind, als nachteilig erweisen.