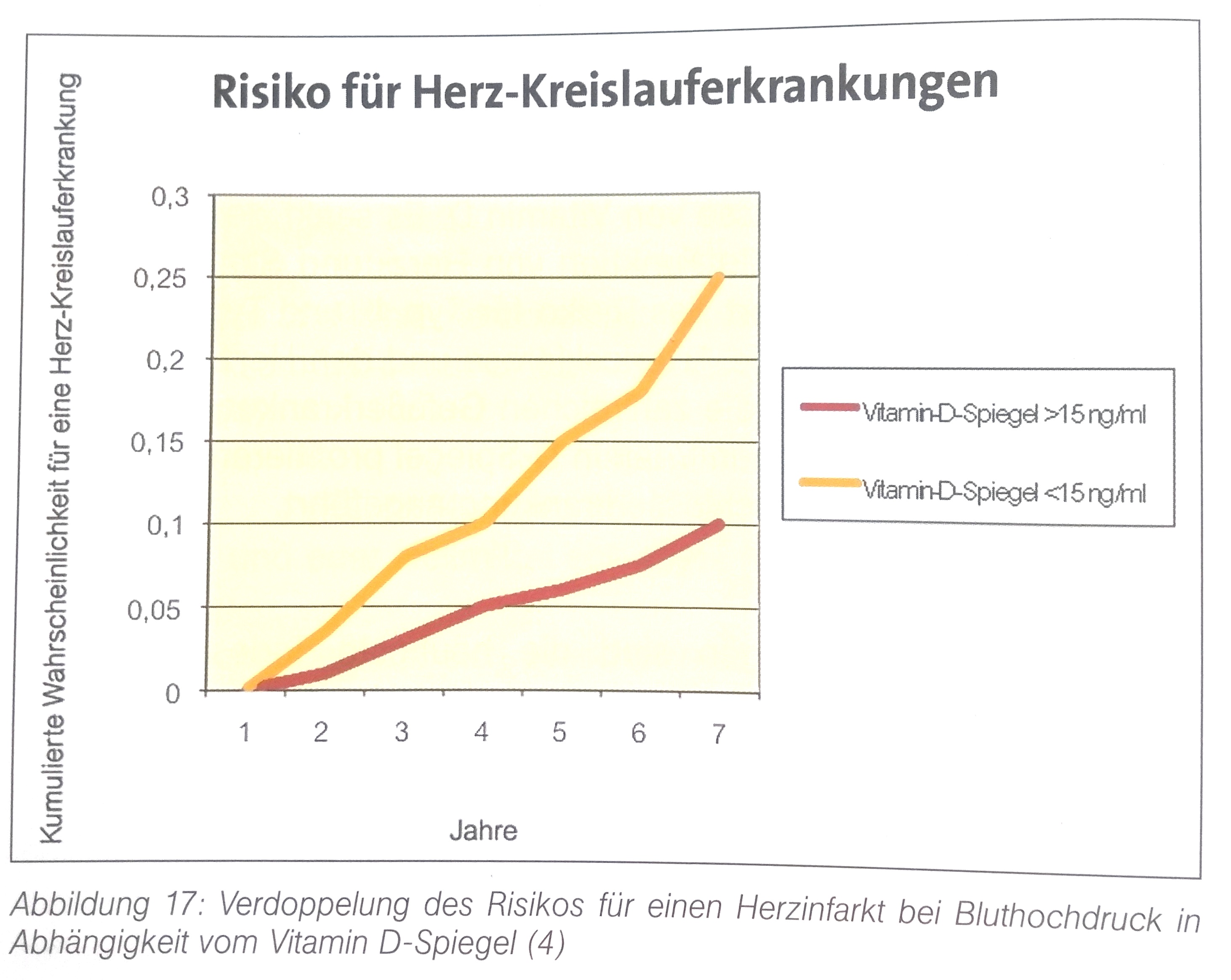
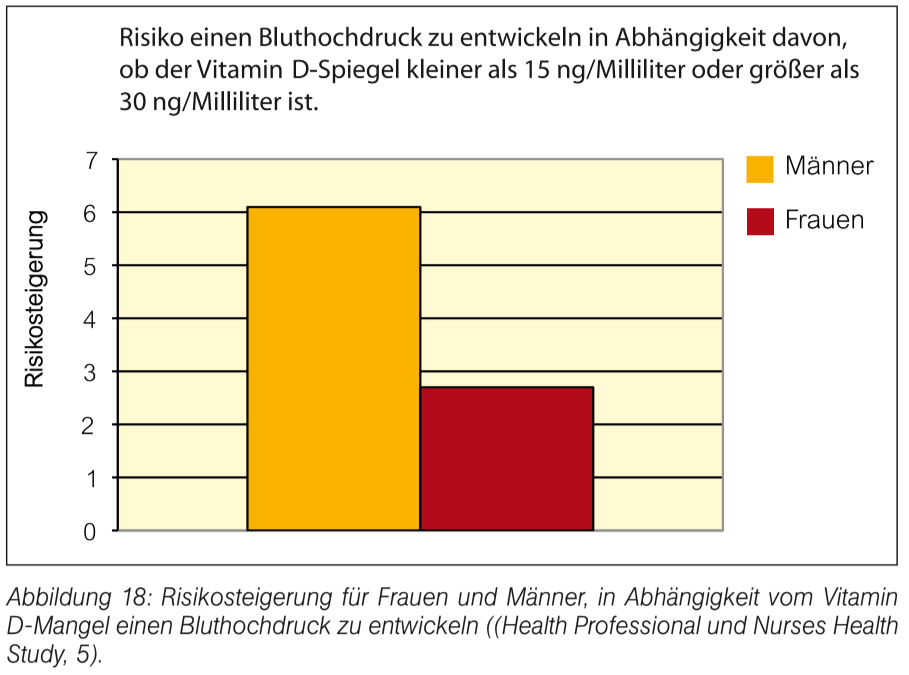
Sonnenexposition und die damit einhergehende UV-B-Strahlung ist die natürlichste Option, wenn es darum geht seinen Vitamin D-Bedarf abzudecken. Doch ab dem 45. Breitengrad aufwärts (betrifft z.B. Deutschland, Österreich, Schweiz) ist mindestens bis zum Monat April an keine ausreichende Vitamin D-Versorgung durch die Sonne zu denken, da der Einfallswinkel der Sonnenstrahlen stets zu flach ist. Als Option bieten sich Sonnenbänke und Innenbräuner an, doch können sie uns auch helfen unseren Vitamin D-Bedarf abzudecken?
Führt künstliche UV-Strahlung zur Vitamin D-Synthese auf der Haut?
Das amerikanische Vitamin D-Forschungskollektiv der GrassrootsHealth-Bewegung hat sich genau dieser Frage angenommen und präsentiert auf seiner Homepage eindeutige Ergebnisse. Berücksichtigt wurden natürlich nur Innenbräuner und Solarien die mit UV-B-Bestrahlung arbeiten, denn dies ist die Grundvorrausetzung für eine Vitamin D-Synthese auf der Haut.
Anfangs wurden die Teilnehmer gefragt, wie oft sie in den letzten 6 Monaten Indoor-Bräunungsgeräte verwendet haben. Durch die Messungen der Vitamin D-Spiegel konnte die beteiligten Wissenschaftler eine positive Wirkung von künstlicher UV-B-Strahlung auf diesen nachweisen.
Die Ergebnisse:
Für diejenigen, die regelmäßig (1-3 mal / Woche) Innenbräuner wie z.B. Sonnenbänke verwendeten, betrug der durchschnittliche Vitamin D-Spiegel 41 ng/ml, was nach derzeitigem Wissensstand einem optimalen Wert entspricht. 34 ng/ml betrug der Vitamin D-Spiegel für Gelegenheitsbräuner (weniger als 1 mal / Woche) und nur 28 ng/ml für Nichtnutzer von Innenbräunern. Nur 3% der regulären Anwender und 5% der Gelegenheitsbräuner hatten Vitamin D-Spiegel von weniger als 20 ng/ml.
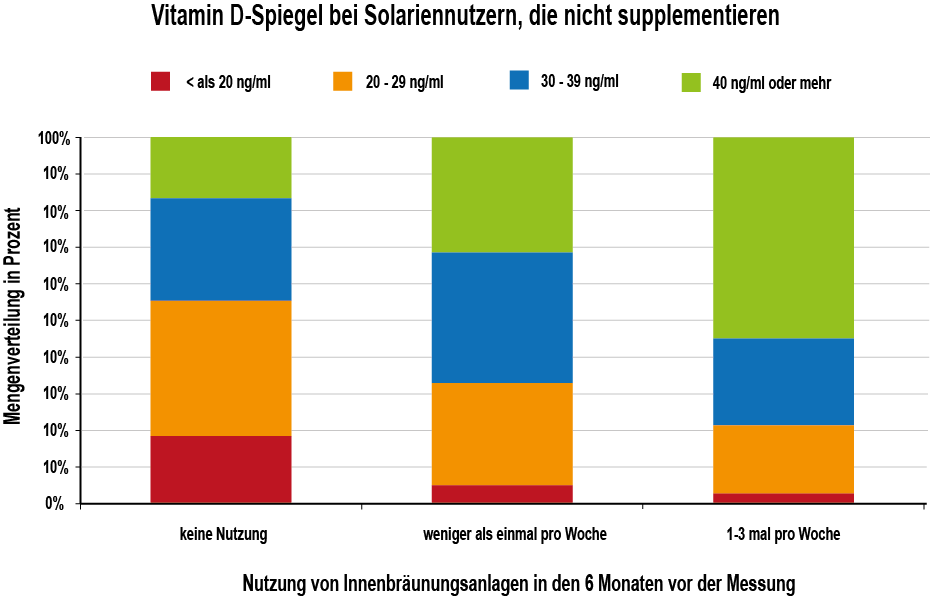
Abb. 1: Messdaten von der GrassroothHealth-Bewegung, die beweisen, dass eine regelmäßige künstliche Besonnung positive Auswirkungen auf den Vitamin D-Spiegel hat. Die 3 Balken stellen die Anwendungshäufigkeit von künstlichen UV-B-Quellen dar (nach 1).
Vitamin D muss im Winter also nicht zwangsläufig als Supplement eingenommen werden, sondern lässt sich alternativ bedarfsgerecht über künstliche UV-B-Strahlung abdecken. Wie bei der Sonneneinstrahlung ist es auch bei der Bräunung in Innenräumen wichtig, die Dauer zu berücksichtigen und Sonnenbrände unbedingt zu meiden.
Hier haben wir für Sie die 8 goldenen Regeln für den Besuch im Sonnenstudio zusammengetragen:
- Geräte mit UV-B Strahlen-Anteil sind ein MUSS (ansonsten geschieht keine Vitamin D-Produktion, und die Gefahr für Hautkrebs steigt).
- Ist das Gerät korrekt ausgerüstet, können ausreichende Vitamin D-Mengen produziert werden.
- Passen Sie Zeit und Dauer Ihrem Hauttyp an.
- Vermeiden Sie Sonnenbrand und starke Hautrötungen, sie sind eindeutiges Signal der Überdosierung.
- Achtung: Die Intensität der Sonnenbank darf nicht verwechselt werden mit der der Sonne (z. B. können zehn Minuten einer modernen Hochleistungs-Sonnenbank einem 25-minütigen Sonnenbad am Strand von Mallorca entsprechen).
- Nutzen Sie nur Solarien mit ausgebildetem Fachpersonal.
- Bevorzugen Sie Solarien, die vor der Nutzung des Gerätes den Bräunungsgrad der Haut messen, um die individuelle Bestrahlungszeit festzulegen.
- Wenn Sie diese Hinweise beachten erscheint aufgrund der neuesten Literaturdaten die pauschale Warnung vor einer Solariennutzung nicht gerechtfertigt (2-7).
Quellenangaben:
- https://www.grassrootshealth.net/blog/tanning-source-vitamin-d/
- Gandini, S., Sera, F., Cattaruzza, M. S., Pasquini, P., Picconi, O., Boyle, P., & Melchi, C. F. (2005). Meta-analysis of risk factors for cutaneous melanoma: II. Sun exposure. European Journal of Cancer, 41(1), 45–60. doi: 10.1016/j.ejca.2004.10.016
- Gandini, S., Montella, M., Ayala, F., Benedetto, L., Rossi, C. R., Vecchiato, A., … CLINICAL NATIONAL MELANOMA REGISTRY GROUP. (2016, April). Sun exposure and melanoma prognostic factors. Retrieved from https://www.ncbi.nlm.nih.gov/pubmed/27073541.
- Newton-Bishop, J. A., Beswick, S., Randerson-Moor, J., Chang, Y.-M., Affleck, P., Elliott, F., … Bishop, D. T. (2009). Serum 25-Hydroxyvitamin D3 Levels Are Associated With Breslow Thickness at Presentation and Survival From Melanoma. Journal of Clinical Oncology, 27(32), 5439–5444. doi: 10.1200/jco.2009.22.1135
- Muralidhar, S., Filia, A., Nsengimana, J., Poźniak, J., Oshea, S. J., Diaz, J. M., … Newton-Bishop, J. (2019). Vitamin D–VDR Signaling Inhibits Wnt/β-Catenin–Mediated Melanoma Progression and Promotes Antitumor Immunity. Cancer Research, 79(23), 5986–5998. doi: 10.1158/0008-5472.can-18-3927
- Reichrath, J., Saternus, R., & Vogt, T. (2017). Endocrine actions of vitamin D in skin: Relevance for photocarcinogenesis of non-melanoma skin cancer, and beyond. Molecular and Cellular Endocrinology, 453, 96–102. doi: 10.1016/j.mce.2017.05.001
- Ince, B., Yildirim, M. E. C., & Dadaci, M. (2019). Assessing the Effect of Vitamin D Replacement on Basal Cell Carcinoma Occurrence and Recurrence Rates in Patients with Vitamin D Deficiency. Hormones and Cancer, 10(4-6), 145–149. doi: 10.1007/s12672-019-00365-2
Bildquelle: Photo by Adem KAYA from FreeImages



 Außerdem sind in Öl-freien Kapseln auch die notwendigen Füllstoffe zu beachten. Diese sind bestenfalls natürlichen Ursprungs und stehen nicht im Verdacht, die Aufnahmefähigkeit negativ zu beeinflussen oder andere nachteilige Wirkungen auszulösen - je weniger Zusatzstoffe, desto besser! Um sicher zu gehen, lesen Sie am besten die Herstellerangaben auf der Verpackung. Bei Tabletten könnten sich darüber hinaus Bindestoffe, die für die Formgebung notwendig sind, als nachteilig erweisen.
Außerdem sind in Öl-freien Kapseln auch die notwendigen Füllstoffe zu beachten. Diese sind bestenfalls natürlichen Ursprungs und stehen nicht im Verdacht, die Aufnahmefähigkeit negativ zu beeinflussen oder andere nachteilige Wirkungen auszulösen - je weniger Zusatzstoffe, desto besser! Um sicher zu gehen, lesen Sie am besten die Herstellerangaben auf der Verpackung. Bei Tabletten könnten sich darüber hinaus Bindestoffe, die für die Formgebung notwendig sind, als nachteilig erweisen.